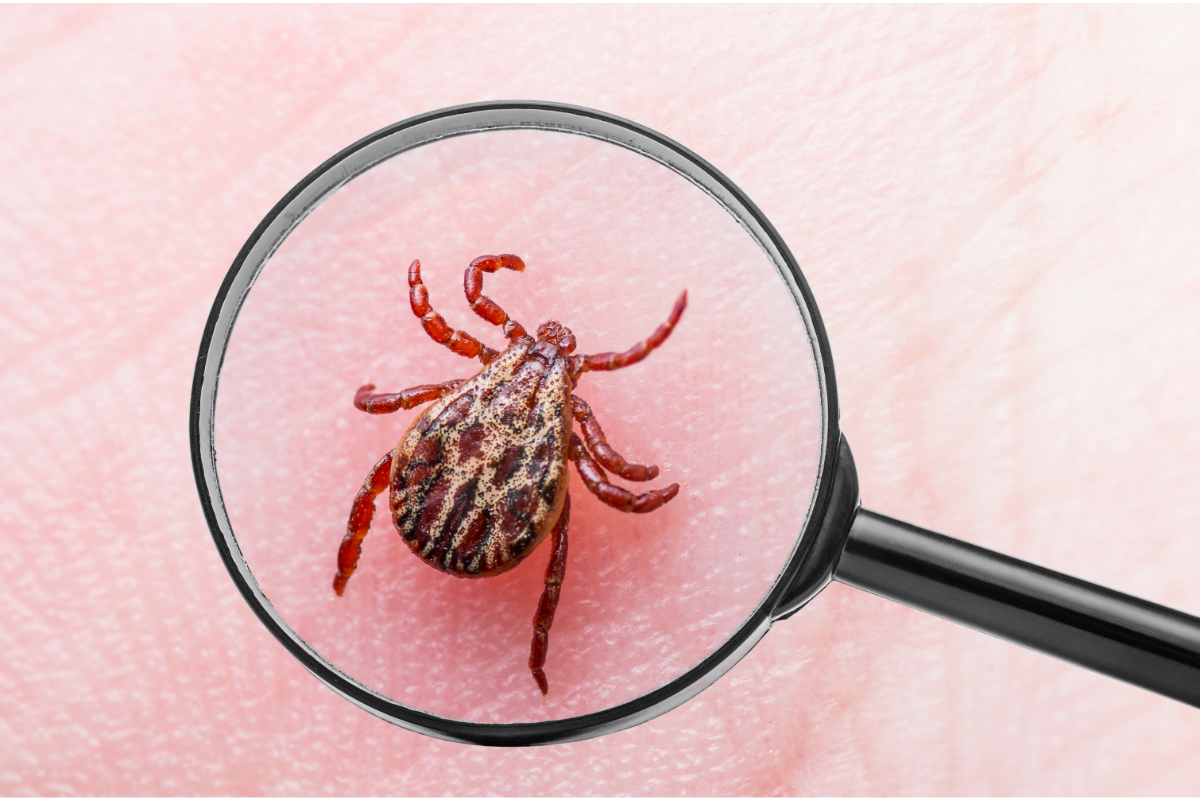
De ziekte van Lyme, ook bekend als Lyme borreliose, is een bacteriële infectie veroorzaakt door de bacterie Borrelia burgdorferi. De ziekte wordt voornamelijk overgedragen op mensen door tekenbeten, met name van teken van het geslacht Ixodes. Deze ziekte is een groot probleem voor de volksgezondheid, vooral in bosrijke en vochtige gebieden waar veel teken voorkomen. De symptomen van de ziekte van Lyme kunnen per persoon sterk verschillen en evolueren in de loop van de tijd.
Om welke ziekteverwekker gaat het?
De ziekte van Lyme is een infectie die wordt veroorzaakt door de Borrelia-bacterie, die op mensen wordt overgedragen door de beet van een besmette teek. In Europa zijn verschillende soorten Borrelia, waaronder voornamelijk B. burgdorferi sensu lato (sl), B. garinii en B. afzelii, verantwoordelijk voor deze ziekte. In de Verenigde Staten overheerst alleen B. burgdorferi sensu stricto (ss).
De ziekte werd in 1975 ontdekt na talrijke gevallen van artritis bij kinderen en volwassenen in Lyme, Connecticut, en kan verschillende organen aantasten: de huid, de gewrichten en het zenuwstelsel. In Noord-Amerika veroorzaakt B. burgdorferi ss voornamelijk Lyme-artritis en reumatische pijn. In Europa veroorzaakt B. garinii vooral neurologische problemen en B. afzelii huidproblemen zoals chronische atrofische acrodermatitis.
Het percentage tekeninfecties varieert van 5% tot 35%, afhankelijk van de regio, dus een tekenbeet leidt niet altijd tot de ziekte van Lyme. Aan de andere kant ontwikkelt zich na een besmetting geen verworven immuniteit, wat betekent dat je opnieuw besmet kunt raken.
Recente studies tonen aan dat sommige stammen van Borrelia ziekteverwekkender zijn dan andere. Uit een analyse van teken in Duitsland in 2009 bleek bijvoorbeeld dat 84% van de Borrelia tot de soort B. afzelii behoorde, 11% tot B. burgdorferi, 3% tot B. garinii en 3% tot B. spielmanii.
Het is cruciaal om tekenbeten te voorkomen en na elke wandeling in de natuur naar teken te zoeken, omdat overdracht niet plaatsvindt door contact met een besmet dier of tussen mensen.
Hoe beïnvloedt de infectie dieren?
De natuurlijke reservoirs van de bacterie die verantwoordelijk is voor de ziekte van Lyme zijn voornamelijk kleine knaagdieren, wilde vogels en reptielen. Wilde zoogdieren zoals hertachtigen en suidae zijn weliswaar gastheren van volwassen teken, maar brengen de bacterie niet over op een niet-geïnfecteerde teek. Huisdieren zoals honden, runderen en paarden kunnen ook worden aangetast.
Klinische verschijnselen bij natuurlijke reservoirs zijn vaak asymptomatisch en hebben geen invloed op hun overleving. Bij huisdieren kunnen de symptomen enkele weken of maanden na de infectiebeet optreden. Bij honden kan bijvoorbeeld gewrichts- en spierschade worden waargenomen, gepaard met koorts, anorexie en apathie. Bij runderen komen symptomen zoals vermoeidheid, eetlustgebrek, verminderde melkproductie, koorts, terugkerende artritis, kreupelheid en moeite met opstaan vaak voor.
De transmissiecyclus van de bacterie begint met tekenlarven en -nimfen die besmet raken door kleine knaagdieren of vogels te bijten. Deze besmette teken brengen de bacterie over op andere gastheren in het volwassen stadium. Witstaartherten, hoewel vaak dragers van volwassen teken, brengen de bacterie niet over op teken.
Huisdieren kunnen ernstig getroffen worden. Bij honden vertonen slechts 5-10% van de besmette individuen klinische symptomen, die 2-5 maanden na de beet optreden. Als de ziekte onbehandeld blijft, kan deze leiden tot hart-, zenuw- of niercomplicaties die vaak fataal zijn. Bij paarden, ezels en muilezels kunnen gedragsveranderingen en zenuwverschijnselen optreden, evenals oogproblemen.
Door zich bloot te stellen aan teken worden mensen per ongeluk eindgastheer. Het is cruciaal om tekenbeten te voorkomen en na activiteiten in de natuur naar teken te zoeken.
Teken in de kijker
De belangrijkste vectoren van de ziekte van Lyme zijn teken van het geslacht Ixodes. Deze teken brengen de ziekte over op drie opeenvolgende gastheren over een periode van 2 tot 7 jaar, afhankelijk van de soort en het klimaat. In Noord-Amerika is de belangrijkste vector Ixodes scapularis (of I. dammini), vooral in het noordoosten en middenwesten. Nimfen en volwassen vrouwtjes kunnen mensen bijten. In het westen is Ixodes pacificus verantwoordelijk voor 5% van de gevallen, hoewel zijn pathogene efficiëntie lager is.
In Europa is Ixodes ricinus de belangrijkste vector. Hij bijt mensen in alle ontwikkelingsstadia. In Eurazië overheerst Ixodes persulcatus, vooral in Azië en de voormalige USSR. Andere hematofage geleedpotigen, zoals paardenvliegen en muggen, zouden potentiële vectoren van Lyme kunnen zijn. Over deze rol wordt echter nog gediscussieerd.
Het percentage besmette teken varieert afhankelijk van verschillende factoren: ontwikkelingsstadium, soort, seizoen en regio. Bijvoorbeeld, minder dan 2% van de I. pacificus in Californië is besmet, vergeleken met 30% in Frankrijk en 60% in Oostenrijk. In Frankrijk toonde een INRAE-studie in 2021 aan dat 15% van de teken die mensen bijten drager is van Borrelia burgdorferi sensu lato.
De bacterie ontwikkelt zich in twee stadia: eerst in de middendarm van de larve. Vervolgens wordt het beweeglijk als gevolg van de bloedmaaltijd en dringt het de speekselklieren van de volwassen teek binnen. De bacterie wordt dan overgedragen op de volgende gastheer wanneer de teek bijt.
In uitzonderlijke gevallen kan de bacterie verticaal worden overgedragen van de teek op zijn nakomelingen. In 2017 lanceerde INRA een burgerwetenschapsproject om meer te weten te komen over de vectoren van de ziekte van Lyme. Dit project stelt iedereen in staat om tekenbeten te melden via een smartphone app.
Hoe wordt het overgedragen?
De ziekte van Lyme wordt voornamelijk overgedragen door de beet van een teek van het geslacht Ixodes, in West-Europa voornamelijk Ixodes ricinus. Deze teken raken besmet door zich te voeden met het bloed van dieren die besmet zijn met bacteriën. In Frankrijk varieert het percentage tekenbesmettingen tussen 2% en 32%, afhankelijk van de regio. Teken komen overal op het Franse vasteland voor, behalve aan de Middellandse Zeekust en boven hoogtes van 1.500 tot 2.000 meter. Ze leven in bossen, borders, weilanden, stadsparken en privétuinen en hebben een bepaalde vochtigheidsgraad nodig om te overleven.
Teken brengen Lyme borreliose voornamelijk over in het nimfenstadium en soms in het volwassen stadium. Geïnfecteerde zoogdieren of teekdragers brengen de ziekte niet rechtstreeks over op mensen. Besmetting treedt op wanneer mensen tekenoverbrengers tegenkomen in vochtige bosomgevingen. Teken kunnen gevonden worden in begroeiing van minder dan een meter hoog. Ze detecteren gastheren met behulp van sensoren die gevoelig zijn voor CO2, warmte en biochemische stoffen.
Eenmaal op de gastheer zoekt de teek warme, vochtige plekken op, zoals de plooien van het lichaam. Hij nestelt zich daar voor zijn bloedmaaltijd, die 3 tot 5 dagen duurt. Tijdens deze maaltijd worden bacteriën overgedragen. De bacteriën gaan van het spijsverteringskanaal naar de speekselklieren en vervolgens naar de opperhuid van de gastheer. Het risico op de ziekte van Lyme na een tekenbeet ligt tussen 1 en 5%.
De ziekte van Lyme wordt niet overgedragen tussen mensen. Overdracht van moeder op kind in de baarmoeder is mogelijk, maar heeft geen effect op de foetus als de moeder wordt behandeld met antibiotica. Andere manieren van overdracht, zoals direct contact of bloedtransfusie, zijn niet aangetoond.
Hoe manifesteert de ziekte zich bij mensen?
De ziekte van Lyme verloopt vaak asymptomatisch. Ongeveer 3 tot 30 dagen na de beet verschijnt er een rode huid op de plek van de beet. Deze roodheid verspreidt zich geleidelijk en kan in het midden lichter worden (erythema migrans). Als de beet onbehandeld blijft, kunnen in 10% van de gevallen 2 weken tot 6 maanden na de beet andere organen worden aangetast. Het zenuwstelsel kan worden aangetast, wat kan leiden tot tintelingen, gezichtsverlamming of hersenvliesontsteking. Gewrichten kunnen ook worden aangetast, wat kan leiden tot artritis in de knie of elleboog. In zeldzamere gevallen kunnen het hart, het oog of de huid (huidknobbeltje vaak rond het oor) worden aangetast. Als de ziekte langer dan 6 maanden onbehandeld blijft, kunnen late symptomen optreden die de gewrichten en het zenuwstelsel aantasten of plaatselijke huidatrofie veroorzaken. De ziekte van Lyme ontwikkelt zich in drie verschillende fasen.
Primaire fase
De primaire fase van de ziekte van Lyme treedt ongeveer 2 tot 32 dagen na de beet van een besmette teek op. De belangrijkste uiting is een huidlaesie die erythema migrans wordt genoemd. Deze laesie, ook wel erythema migrans genoemd, verschijnt als een rode halo rond de beet, die zich centrifugaal verspreidt en in het midden lichter wordt. De diameter van het erytheem varieert van 3 cm tot enkele tientallen centimeters, met een gemiddelde van 15 cm. Deze roodheid is niet pijnlijk en verdwijnt spontaan na enkele weken. In 30 tot 50% van de gevallen treedt ze niet op.
Andere symptomen kunnen gepaard gaan met erythema migrans, zoals matige koorts, vermoeidheid (asthenie), spierpijn (myalgie) en hoofdpijn (aanwezig bij ongeveer 25% van de patiënten).
De huidlaesie verspreidt zich progressief en wordt vaak lichter tussen het centrum en de periferie, wat lijkt op een bull’s eye. In het centrum kan zich een donker erytheem ontwikkelen dat warm en verhard kan aanvoelen. Zonder behandeling verdwijnt erythema migrans meestal binnen 3 tot 4 weken.
De meeste patiënten presenteren zich met een enkele laesie, maar sommigen kunnen meerdere erythema migrans laesies ontwikkelen, een teken van vroege hematogene verspreiding. Schijnbare terugval na behandeling is vaak het gevolg van herinfectie in plaats van recidief, omdat het genotype van de nieuwe laesie verschilt van dat van de initiële infectie.
In Europa is erythema migrans over het algemeen pijnloos en niet jeukerig, met minder intense ontsteking dan in Noord-Amerika. Het erytheem groeit vaak langzamer. In Noord-Amerika kunnen de laesies meervoudig en meer ontstoken zijn, met het risico op centrale necrose of blaasjes. Erythema migrans verdwijnt spontaan na 4 tot 6 weken, maar vroegtijdige behandeling leidt tot snellere genezing en voorkomt complicaties.
Secundaire fase
In de secundaire fase van de ziekte van Lyme kan de bacterie zich via de bloedbaan verspreiden, wat tot complicaties kan leiden als de ziekte onbehandeld blijft. Symptomen kunnen verschijnen op de huid, gewrichten, zenuwen of het hart. Deze verschijnselen treden enkele dagen tot enkele weken na de primaire fase op, maar kunnen soms tegelijkertijd met erythema migrans aanwezig zijn.
Multiple erythema migrans kan over het hele lichaam verschijnen en zich in relapses voortzetten, wat veel voorkomt in de Verenigde Staten maar zeldzaam is in Europa. Goedaardig cutaan lymfocytoom kan ook in dit stadium voorkomen en verschijnt als een kleine, prominente, roodpaarse laesie met een diameter van 1 tot 2 cm, meestal op de oorlel, tepel of scrotum.
Gewrichtspijn (arthralgie) kan enkele dagen aanhouden en één of meerdere gewrichten treffen. Ontsteking van de gewrichten (artritis) kan later optreden, vooral in de grote gewrichten (knieën, schouders), en zich in flare-ups ontwikkelen. Ze kunnen spontaan genezen.
Zenuwverschijnselen zijn gevarieerd. Ze omvatten hoofdpijn en pijn langs de zenuwen(neuralgie). Beschadiging van zenuwwortels(hyperalgetische radiculitis) veroorzaakt ernstige pijn. Gezichtsverlamming en lymfocytaire meningitis kunnen ook voorkomen.
Sommige mensen kunnen hartproblemen ontwikkelen. Dit zijn voornamelijk ritme- of geleidingsstoornissen. In zeldzamere gevallen kan pericarditis of myocarditis optreden. Deze symptomen zijn intermitterend en verdwijnen vaak spontaan.
In zeldzame gevallen kan oogletsel optreden, zoals conjunctivitis, keratitis of uveïtis, wat roodheid, pijn, tranen, fotofobie en mogelijk verlies van gezichtsvermogen veroorzaakt. Deze symptomen treden meestal enkele weken tot enkele maanden na de initiële infectie op, vaak zonder passende antibiotische behandeling.
Deze fase komt overeen met bacteriële verspreiding, gevolgd door een focus op specifieke weefsels, in Europa gedomineerd door neurologische aandoeningen en in Amerika door reumatologische aandoeningen.
Tertiaire fase
De tertiaire of late fase van de ziekte van Lyme komt overeen met een chronische progressie van de symptomen. Deze fase, die minder frequent voorkomt, treedt op bij afwezigheid van behandeling na enkele maanden tot enkele jaren. De belangrijkste manifestaties van deze fase zijn cutaan, articulair en nerveus.
Chronische atrofische acrodermatitis (ziekte van Pick-Herxheimer) treedt enkele jaren na de infectie op. Het wordt gekenmerkt door een paarsachtige, gezwollen laesie, voornamelijk op de rug van de handen, ellebogen, enkels en knieën. Deze laesie evolueert naar huidatrofie, waarbij de huid dun, gerimpeld en doorschijnend wordt en aders zichtbaar worden.
In de late fase wordt de artritis chronisch en treft vooral de grote gewrichten. Het veroorzaakt langdurige pijn met afwijkingen die op röntgenfoto’s zichtbaar zijn. Deze artritis is vaak resistent tegen antibioticatherapie en kan meerdere jaren aanhouden.
Late neuroborreliose omvat schade aan de hersenen (chronische encefalopathie). Het veroorzaakt verschillende psychiatrische of neurologische aandoeningen. Symptomen zijn onder andere cognitieve problemen, concentratieproblemen, vermoeidheid, pijn, spierzwakte en motorische stoornissen. Polyneuropathie kan zich uiten als pijn en gevoelloosheid in handen en voeten. Deze aandoening gaat vaak gepaard met atrofische acrodermatitis.
De grens tussen de secundaire en tertiaire fase is moeilijk vast te stellen. Een secundaire fase kan verlengd worden en tertiair worden, of tertiaire manifestaties kunnen jaren na de initiële infectie optreden. Auto-immuunverschijnselen zouden deze symptomen kunnen verklaren, hoewel de directe verantwoordelijkheid van de bacterie ter discussie blijft staan.
Controversiële verschijnselen zijn onder andere dermatologische aandoeningen (morphea, sclerodermie, dermatomyositis) en chronische symptomen (hoofdpijn, vermoeidheid, gewrichtspijn) na antibioticabehandeling. Artsen noemen deze symptomen het post-borreliose Lyme-syndroom (PLDS). De term “chronische ziekte van Lyme” dekt een reeks chronische aandoeningen die worden toegeschreven aan de ziekte van Lyme, hoewel er enige controverse bestaat over de vraag of ze direct verband houden met Borrelia.
Hoe wordt de diagnose gesteld?
De diagnose van de ziekte van Lyme is gebaseerd op een klinisch onderzoek en gedetailleerde ondervraging. Artsen kijken naar de aanwezigheid van een rode halo (erythema migrans) en de herinnering aan een tekenbeet. De diagnose is moeilijk als er geen erythema migrans is en als de tekenbeet onopgemerkt is gebleven. De symptomen van deze ziekte zijn gevarieerd en kunnen verward worden met veel andere ziekten.
Bloedbeeld (CBC) en bezinkingssnelheid (ESR) zijn vaak normaal. Om de diagnose te verduidelijken, kunnen serologische tests antilichamen in het bloed aantonen, wat wijst op een immuunrespons op de bacteriële infectie. Deze tests zijn echter niet gestandaardiseerd en kunnen moeilijk te interpreteren zijn. De resultaten zijn vaak negatief in de eerste fase van de ziekte en positief in de secundaire en tertiaire fase. Positieve serologie kan duiden op een oude infectie die niet verder is gevorderd. Soms is de serologie negatief ondanks een bestaande infectie.
PCR (Polymerase Chain Reaction) kan het DNA van de bacterie detecteren en wordt in bepaalde specifieke situaties gebruikt. Als het zenuwstelsel is aangetast, kan een lumbaalpunctie worden gebruikt om te zoeken naar antilichamen in het hersenvocht om de diagnose te helpen stellen.
Huidmanifestaties van de ziekte kunnen verward worden met andere problemen. Voorbeelden hiervan zijn een schimmelinfectie of een ontstekingsreactie op een insectenbeet. De ziekte van Lyme kan ook verward worden met aandoeningen zoals lupus, virale infecties, multiple sclerose en fibromyalgie.Klinisch onderzoek blijft essentieel, aangevuld met serologische tests als de symptomen suggestief zijn.
In 2019 wordt de bevestigende diagnose gebaseerd op serologie in twee fasen. Dit geldt voor elk stadium van de infectie.Erythema migrans is voldoende om de infectie te bevestigen.
Bestaat er een behandeling voor de ziekte van Lyme?
De curatieve behandeling van de ziekte van Lyme maakt gebruik van antibiotica, die snel worden toegediend voor een optimale effectiviteit. In de primaire fase schrijven artsen gedurende twee tot drie weken amoxicilline of cyclinen voor. In de late fase gebruiken ze intraveneuze 3e generatie cefalosporines. Bij allergie kunnen zorgverleners macroliden en tetracyclinen gebruiken, ondanks bepaalde bijwerkingen. In het geval van antibioticaresistente chronische artritis kan synoviorthese of synovectomie worden overwogen. De behandeling van de ziekte volgt gestandaardiseerde aanbevelingen die tijdens de Consensusconferentie van 2006 zijn uitgegeven en in 2020 zijn bijgewerkt door de Infectious Diseases Society of America (IDSA), de American Academy of Neurology (AAN ) en het American College of Rheumatology (ACR).
Antibiotische behandelingen
Het doel van antibiotische behandeling van de ziekte van Lyme is om de klinische verschijnselen te genezen en progressie naar secundaire en tertiaire vormen te voorkomen door de Borrelia uit te roeien. Het doel is niet om negatieve serologie te bereiken.
In de primaire fase (erythema migrans) wordt amoxicilline of doxycycline voorgeschreven gedurende 14 tot 21 dagen, idealiter binnen 72 uur na infectie voor een grotere werkzaamheid. De meeste vormen van de ziekte reageren goed op antibioticatherapie, vooral in de vroege fase.
In de late fase verminderen antibiotica de symptomen van artritis bij de meeste patiënten, hoewel sommige genetisch voorbeschikte personen last kunnen hebben van aanhoudende artritis ondanks uitroeiing van de infectie als gevolg van voortdurende ontsteking. Voor neuroborreliose worden cefalosporinen (voornamelijk ceftriaxon) intraveneus toegediend gedurende 21 tot 28 dagen.
Voor symptomatische verlichting kunnen niet-steroïde ontstekingsremmers (NSAID’s) worden gebruikt. In gevallen van een volledig atrioventriculair blok kan een tijdelijke pacemaker nodig zijn. Grote gewrichtsuitstortingen vereisen puncties en in sommige gevallen artroscopische synovectomie.
In mei 2019 hebben de Franse geleerdenverenigingen doxycycline aanbevolen als eerstelijnsbehandeling voor erythema migrans (14 dagen) en neuroborreliose (14 dagen voor vroege behandeling, 21 dagen voor late behandeling), met amoxicilline als alternatief. Voor gewrichtsmanifestaties worden doxycycline, ceftriaxon of amoxicilline gedurende 28 dagen voorgeschreven.
Ongeveer 15% van de patiënten kan een Jarisch-Herxheimer reactie ervaren na aanvang van de antibioticatherapie. Deze voorbijgaande verergering van de symptomen verdwijnt binnen een paar uur tot twee dagen.
Recent onderzoek in 2021 suggereert een mogelijke microbiële behandeling waarbij hygromicine A wordt gebruikt. Deze behandeling zou de ziekte van Lyme in de natuurlijke omgeving kunnen uitroeien.
Ongeveer 10% van de behandelde patiënten blijft na 6 maanden na behandeling aanhoudende subjectieve klachten houden. Deze omvatten vermoeidheid, spierpijn en cognitieve problemen, bekend als het post-Lyme ziektesyndroom (PLDS).
Fyto-aromatherapie
Verschillende laboratoria bieden fytotherapeutische preparaten aan om de ziekte van Lyme te behandelen.
Verschillende planten, waaronder Ghana kinine (Cryptolepis sanguinolenta) en Japanse duizendknoop (Polygonum cuspidatum), zijn onderzocht. In-vitrotests op Borrelia-culturen hebben bemoedigende resultaten laten zien. Deze resultaten moeten verder worden bevestigd.
In Frankrijk is Tic Tox een mengsel van essentiële oliën en propolis. Bernard Christophe (1949-2016), een apotheker gespecialiseerd in fyto-aromatherapie, ontwikkelde dit product. In 2012 schorste het Franse nationale agentschap voor de veiligheid van geneesmiddelen en gezondheidsproducten (AFSSAPS) dit product vanwege de samenstelling. Het bevatte salie (mogelijk giftig afhankelijk van de ingenomen dosis) en een terpeen, thujon. Het had ookgeen vergunning voor het in de handel brengen.
De voorlopige resultaten van onderzoeken naar medicinale planten bieden interessante vooruitzichten, maar er is meer onderzoek nodig om de werkzaamheid en veiligheid ervan te bevestigen. In de tussentijd is voorzichtigheid geboden bij het gebruik van deze ongereguleerde producten.
Alternatieve behandelingen
Wanneer langdurige antibioticatherapie er niet in slaagt om chronische post-borreliose aandoeningen te behandelen, moeten nieuwe managementstrategieën worden toegepast. Bijna 40% van de patiënten die lijden aan het Lyme-syndroom na correliose vertonen verbetering met een placebo. Deze patiënten voegen zich bij de miljoenen mensen die lijden aan chronische vermoeidheid en pijn van onbepaalde oorsprong.
Depressieve stoornissen moeten worden behandeld volgens de gebruikelijke normen en aanhoudende pijn moet worden behandeld met een multidisciplinaire aanpak, vergelijkbaar met de aanpak die wordt gebruikt voor de behandeling van fibromyalgie. Deze aanpak omvat combinaties van geneesmiddelen (pijnstillers, antidepressiva), gedragstherapieën, fysiotherapie en acupunctuur.
Neuromodulatietechnieken waarbij gebruik wordt gemaakt van spinale stimulatie, ontwikkeld voor de behandeling van complexe chronische pijnsyndromen, kunnen de pijn verminderen van patiënten die lijden aan chronische artritis van Lyme en die resistent zijn tegen conventionele behandelingen. Tegelijkertijd worden er vaccins ontwikkeld.
Het internet biedt veel alternatieve behandelingen. Hun doeltreffendheid is echter niet bewezen en sommige brengen risico’s op bijwerkingen met zich mee. Deze behandelingen omvatten :
- Langdurige, intermitterende of herhaalde antibioticatherapie zonder bewezen werkzaamheid.
- Hyperbare geneeskunde.
- Pseudowetenschappelijke bestralingen of energietherapieën.
- Voedingstherapieën.
- Chelatie van zware metalen.
- Pyrotherapie.
- Diverse medicijnen: immunoglobulinen, hormonen, bijengif.
Deze benaderingen zijn niet wetenschappelijk gevalideerd. De medische wereld raadt ze niet aan vanwege het gebrek aan bewijs van effectiviteit en de mogelijke risico’s voor patiënten.
Hoe kan besmetting worden voorkomen?
De ziekte van Lyme kan worden voorkomen door voorzorgsmaatregelen te nemen in gebieden met een hoog risico. Draag kleding die je benen, armen en nek bedekt en gebruik afweermiddelen als je in het bos loopt of werkt. Inspecteer jezelf zorgvuldig na elk uitstapje om teken op te sporen en snel te verwijderen. Verwijder de teek zo snel mogelijk met een pincet, waarbij je de teek zo dicht mogelijk bij de huid pakt zonder de kop te vergeten, en desinfecteer vervolgens de plek.
Deskundigen raden af om ether te gebruiken om de teek te verwijderen. Voor huisdieren (katten, honden, paarden) wordt het gebruik van tekenwerende poeders aangeraden om de dieren en hun omgeving te behandelen.
In het geval van een tekenbeet is profylactische behandeling met antibiotica over het algemeen niet nodig, behalve bij zwangere vrouwen, waar nog steeds het risico bestaat dat de infectie op de foetus wordt overgedragen.
Een vaccin dat in de Verenigde Staten is ontwikkeld en nu van de markt is gehaald, was alleen gericht op Borrelia burgdorferi, een specifieke soort die niet overheerst in Europa. Primaire preventie is moeilijk vanwege de diversiteit aan dierlijke reservoirs. In de Verenigde Staten wordt het terugdringen van de populatie witstaartherten besproken als een manier om de ziekte bij mensen te verminderen.
In tuinen kan het onderhouden van drukbezochte gebieden door het maaien van hoog gras en het verwijderen van dode bladeren de overvloed aan teken verminderen. Een bufferzone tussen beboste gebieden en speelplaatsen kan ook effectief zijn.
Voor huisdieren is het van cruciaal belang om een tekenband te gebruiken en ze regelmatig te inspecteren na een boswandeling. In het geval van een tekenbeet, verwijder de teek snel, desinfecteer de wond en let op symptomen zoals erythema migrans.
Er is momenteel geen vaccin beschikbaar tegen de ziekte van Lyme. Er bestaan wel veterinaire vaccins voor honden. Ze zijn gebaseerd op de hele gedode bacterie of op eiwit subeenheden.
Sommige epidemiologische gegevens…
De ziekte van Lyme is een infectie die wordt veroorzaakt door de bacterie Borrelia burgdorferi en die op mensen wordt overgedragen door besmette teken. De ziekte komt op elk continent voor, maar overheerst in de gematigde zone van het noordelijk halfrond. De meest getroffen gebieden liggen tussen 35° noorderbreedte en 60° noorderbreedte, voornamelijk in Europa en Noord-Amerika.
De incidentie van de ziekte van Lyme neemt toe, met verschillen van regio tot regio en van land tot land. In de Verenigde Staten worden jaarlijks bijna 30.000 gevallen gemeld. Studies schatten dat het werkelijke aantal gediagnosticeerde gevallen kan oplopen tot 300.000. In Europa, vooral in Slovenië en Oostenrijk, neemt de incidentie ook toe, met meer dan 100 gevallen per 100.000 inwoners.
In Frankrijk werd de jaarlijkse incidentie van Lyme borreliose in 2020 geschat op 91 gevallen per 100.000 inwoners. Deze incidentie verschilt echter aanzienlijk van regio tot regio. De prevalentie is het hoogst in het noordoosten en het midden van het land.
Door de opwarming van de aarde neemt de prevalentie van de ziekte toe. Het beïnvloedt de verspreiding en dichtheid van besmette teken. Menselijke activiteiten zoals het draineren van wetlands dragen ook bij aan de verspreiding van de ziekte. Bosversnippering verstoort natuurlijke ecosystemen en bevordert de verspreiding van de ziekte.
Vroegtijdige opsporing van de ziekte van Lyme is essentieel voor een effectieve behandeling. De standaardbehandeling bestaat uit antibiotica, maar in sommige gevallen vereisen aanhoudende symptomen een langdurige therapie.
Er bestaat nog steeds controverse over de diagnose en behandeling van de ziekte van Lyme, met verschillende meningen onder patiëntenorganisaties en wetenschappelijke verenigingen. Verder onderzoek is nodig om de overdrachtsmechanismen van de ziekte beter te begrijpen en effectievere preventiestrategieën te ontwikkelen.
Lyme: een bacteriologisch wapen?
Borrelia, inclusief de ziekte van Lyme, staan niet op de lijst van potentiële bioterroristische agentia. In 2004 publiceerde Michael Carroll, een advocaat uit Long Island, een boek met de titel Lab 257. In dit boek worden samenzweringen naar voren gebracht. In het boek worden samenzweringstheorieën naar voren gebracht. Carroll beweert dat Erich Traub, een nazi-wetenschapper die naar Amerika vluchtte, in Fort Detrick werkte. Daar deed hij onderzoek naar mond- en klauwzeer en de manipulatie van teken op Plum Island, vlakbij de stad Lyme. Carroll geeft echter toe dat hij geen bewijs heeft om zijn beweringen te staven.
In 2016 herhaalde de controversiële infectioloog Christian Perronne deze beweringen in Frankrijk. Hij suggereerde dat het Amerikaanse leger en wetenschappers onder zijn invloed de explosie van de ziekte van Lyme in de doofpot hadden gestopt. Dit is een samenzweringstheorie.
In 2019 publiceerde Kris Newby een boek getiteld Bitten, de geheime geschiedenis van de ziekte van Lyme en biologische wapens. Ze beweert Willy Burgdorfer te hebben geïnterviewd, de ontdekker van de ziekteverwekker van Lyme in 1982. Burgdorfer zou tijdens de Koude Oorlog aan biologische wapens hebben gewerkt voor het Amerikaanse leger. Hij zou vlooien, teken en andere geleedpotigen hebben gekweekt om ze te infecteren met ziekteverwekkers. Hij zou hebben gesuggereerd dat zo’n experiment uit de hand liep en de Lyme-epidemie in de Verenigde Staten veroorzaakte.
Niemand heeft echter enig tastbaar bewijs aangedragen om deze bewering te staven. In reactie op deze publicaties stelde de Republikeinse afgevaardigde Chris Smith van New Jersey een amendement voor. Dit amendement was bedoeld om deze beschuldigingen te onderzoeken. De Senaat verwierp dit verzoek. Het Plum Island Animal Disease Center (PIADC), gelegen in de buurt van Lyme, ontkent onderzoek te hebben gedaan naar de ziekte van Lyme. Het ontkent ook geclassificeerd onderzoek te hebben gedaan.
De strijd tegen de ziekte
Op aandringen van patiëntenverenigingen en artsen kondigde het ministerie van Volksgezondheid in september 2016 de implementatie aan van een Nationaal Plan om de ziekte van Lyme en door teken overgedragen ziekten te bestrijden. Dit plan heeft verschillende onderdelen:
- Installatie van informatie- en waarschuwingsborden bij bosingangen voor wandelaars en trekkers.
- Ontwikkeling van een mobiele applicatie voor het melden van de aanwezigheid van teken, vergelijkbaar met de bestaande applicatie voor muggen.
- Intensiveren van informatiecampagnes gericht op het grote publiek en training voor professionals in de gezondheidszorg.
- Artsen voorzien van een gestandaardiseerd rapport met een beschrijving van de tests die nodig zijn voor een volledige diagnose bij mensen die symptomen vertonen die wijzen op de ziekte.
- Invoering van een nationaal diagnose- en zorgprotocol (PNDS ) om een gestandaardiseerde, vergoede behandeling in heel Frankrijk te garanderen.
- Opening van gespecialiseerde zorgcentra in 2017, ook voor de opleiding van professionals.
- Oprichting van een cohort van patiënten die in deze centra worden gevolgd om de wetenschappelijke kennis over de ziekte te vergroten.
- Bevordering van diagnostisch onderzoek door het Institut Pasteur.
- Diepgaand onderzoek in het kader van een door de SPILF gesteund project. Het doel is om een beter begrip te krijgen van alle door teken overgedragen ziekten.
Het plan voorziet ook in het beoordelen van de mogelijkheid om de ziekte van Lyme op te nemen in de lijst van langdurige aandoeningen (ALD), een verzoek van patiëntenverenigingen.
Tegen deze achtergrond heeft Santé publique France zich ten doel gesteld om Lyme-borreliose te monitoren via het Sentinelles-netwerk en het Nationale Borrelia Referentiecentrum . Hun missie is het monitoren van veranderingen in de kennis en perceptie van deze ziekte bij het publiek en het bevorderen van de preventie ervan. Om dit te bereiken is er een drieledige organisatie van zorg opgezet, in lijn met de aanbevelingen van de Franse Nationale Gezondheidsautoriteit.