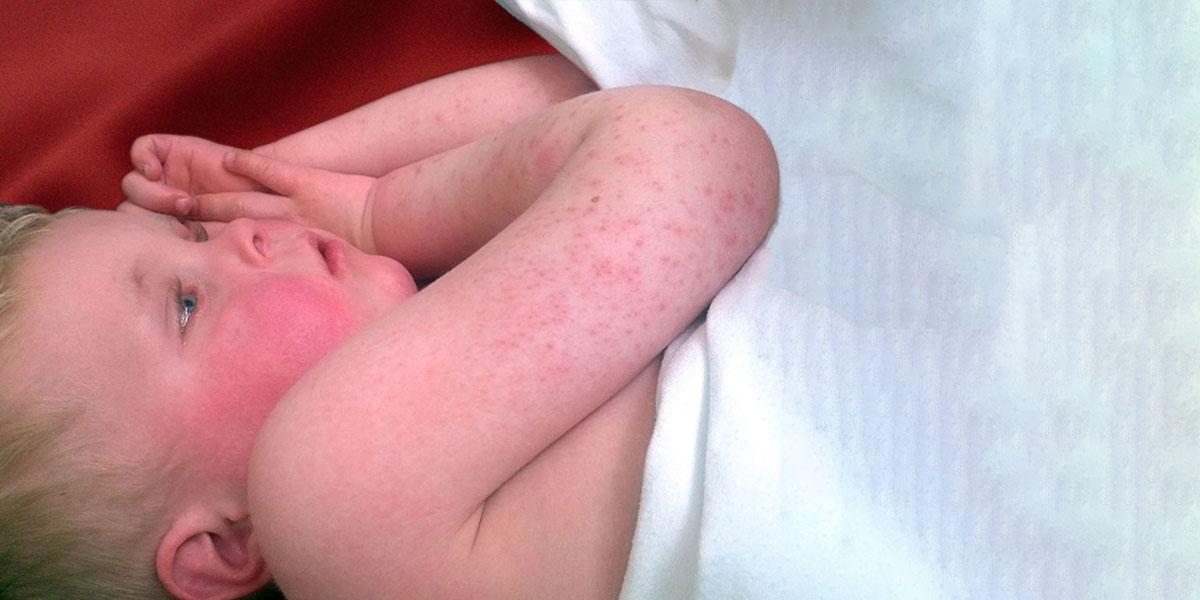
Onlangs werd in Frankrijk en andere Europese landen een toename vastgesteld van het aantal gevallen van roodvonk, een infectieziekte die vooral kinderen treft. Dit is een zorgwekkende trend die vragen oproept over de gevolgen voor de volksgezondheid. Roodvonk, veroorzaakt door de groep A streptokokkenbacterie, stond vroeger bekend om zijn typische symptomen van keelpijn, koorts en een kenmerkende huiduitslag en was een veel voorkomende en vaak milde kinderziekte. De recente toename van het aantal gevallen, met name onder jongeren onder de 10 jaar, benadrukt echter de noodzaak van meer toezicht.
Dit volgt op een periode van dalende incidentie van roodvonk, vooral tijdens de COVID-19 pandemie, toen sociale interactie beperkt was. Met de hervatting van normale activiteiten en een grotere circulatie van respiratoire virussen, waaronder seizoensgriep en respiratoir syncytieel virus, lijkt het risico van invasieve groep A streptokokkenziekte echter toe te nemen.
Wat is roodvonk?
Roodvonk is een besmettelijke, epidemische infectieziekte die vooral kinderen treft en die resulteert in de systematische verspreiding van exotoxines die de huiduitslag veroorzaken die kenmerkend is voor roodvonk. De incubatietijd voor roodvonk is vrij kort, tussen 1 en 5 dagen. Het begint plotseling en gaat gepaard met hoge koorts (tot 40), rillingen, braken, keel- en buikpijn. Dit wordt na 2 maanden gevolgd door exanthem en enanthem (in de mond en keel), rode en gezwollen amandelen, een zandkleurige en vervolgens frambozenrode tong, rode angina, jeukende huid, adenopathie en hartproblemen.
Roodvonk treft vooral kinderen tussen 5 en 10 jaar, meestal tijdens de winter. Ze wordt voornamelijk overgedragen door de lucht (neusdruppels).
Een beetje geschiedenis
Hoe wordt de ziekte vastgesteld?
Roodvonk wordt voornamelijk klinisch vastgesteld, door een arts tijdens een medisch consult. Hij of zij onderzoekt de keel van de patiënt en kijkt naar tekenen van de kenmerkende huiduitslag, die vaak gepaard gaat met hoge koorts, keelontsteking, verlies van eetlust en hoofdpijn. Om de aanwezigheid van de Streptococcus pyogenes-bacterie die roodvonk veroorzaakt te bevestigen, wordt een keelkweek genomen. Het monster wordt dan in het laboratorium geanalyseerd om de bacterie te identificeren.
De snelle antigeentest is een andere methode om de aanwezigheid van Streptococcus pyogenes vast te stellen. Deze test, ook wel bekend als Trod angina, wordt aanbevolen voor kinderen vanaf 3 jaar. Er wordt een uitstrijkje van de amandelen genomen, gevolgd door een chemische reactie die de aan- of afwezigheid van groep A streptokokken aangeeft.
Het is belangrijk roodvonk niet te verwarren met andere aandoeningen zoals streptokokken toxische shock, stafylokokkeninfecties, de ziekte van Kawasaki of virale infecties zoals rodehond. De karakteristieke chronologie van het enantheem helpt de arts bij het stellen van de diagnose. Complicaties van roodvonk zijn zeldzaam en een adequate behandeling met antibiotica is meestal effectief.
Wat veroorzaakt roodvonk?
Roodvonk wordt veroorzaakt door een groep A hemolytische streptokok genaamd : Streptococcus pyogenes, die zijn gifstoffen door het hele lichaam verspreidt. Dit creëert een purulente focus in de keelholte en de amandelen (een vorm van angina), en dit is het begin van de toxische infectie. In de beste gevallen verloopt de ziekte in 2 tot 3 weken, maar ze kan worden gecompliceerd door nefritis.
De verwekker van roodvonk is een bacterie genaamd Streptococcus pyogenes, ook bekend als groep A bèta-hemolytische streptokok. In zeldzame gevallen kunnen ook streptokokken van groep C of G de oorzaak zijn.
De infectie wordt overgedragen via de lucht, door contact met de orofaryngeale afscheidingen van een geïnfecteerde persoon of een gezonde drager. Hoewel de keelholte de belangrijkste toegangsweg is, kunnen andere gebieden zoals de huid of het vrouwelijke geslachtsorgaan ook worden aangetast.
De incubatie van de ziekte verloopt relatief snel en duurt 2 tot 5 dagen. De streptokok bevindt zich in de keel. De roodvonkuitslag wordt veroorzaakt door een erytrogeen toxine of pyrogeen exotoxine. Bepaalde subtypes van streptokokken scheiden dit toxine uit. Er zijn verschillende vormen van dit toxine: A, B, C en D. Ze zijn immunogeen en veroorzaken vaatverwijding, dermaal oedeem en lymfocytaire infiltratie. Toxinen B en C komen overeen met milde vormen van roodvonk. Toxine A wordt geassocieerd met ernstigere gevallen.
Na infectie ontwikkelt zich een specifieke immuniteit voor het betrokken subtype streptokok. Herhaling is daarom mogelijk als iemand wordt blootgesteld aan een ander subtype streptokok.
Kan roodvonk worden voorkomen?
Er bestaat geen vaccin tegen roodvonk. Het nemen van eenvoudige hygiënemaatregelen is echter cruciaal om besmetting en verspreiding van de verantwoordelijke streptokok te voorkomen.
Preventieve maatregelen tegen overdracht :
- Vermijd contact met besmette personen.
- Was uw handen regelmatig, vooral na contact met een zieke of met mogelijk besmette voorwerpen.
- Reinig en desinfecteer regelmatig voorwerpen die door patiënten worden gebruikt, zoals speelgoed, bestek, glazen en keukengerei.
- Reinig en desinfecteer vaak aangeraakte oppervlakken (deurklinken, lichtschakelaars, toonbanken).
Het is ook raadzaam om je te laten vaccineren tegen difterie en tetanus, twee ziekten die complicaties kunnen veroorzaken bij mensen met roodvonk.
Hand- en neushygiëne:
- Was je handen 30 seconden met vloeibare zeep, spoel ze daarna af en droog ze grondig.
- Leer je kind om zijn handen te wassen en zijn vingernagels kort te houden.
- Gebruik tissues voor eenmalig gebruik om de neus te snuiten.
- Leer je kind om zijn mond en neus te bedekken met een zakdoek of zijn mouw als hij niest of hoest.
Beperk contact bij roodvonk:
- Vermijd knuffels en nauw contact.
- Houd zieke kinderen thuis en licht hun school in.
- Laat het zieke kind niet te dicht bij gezonde mensen komen.
- Deel de persoonlijke bezittingen van je zieke kind niet.
- Maak voorwerpen die het zieke kind gebruikt regelmatig schoon.
Zorg voor een gezond huis:
- Vermijd blootstelling aan tabaksrook.
- Ventileer je huis dagelijks.
- Zorg voor een kamertemperatuur tussen 18 en 20°C.
Zijn er geneeskrachtige planten tegen roodvonk?
Het antibioticum bij uitstek voor GAS-infecties is penicilline. Tot op heden is er geen bewijs van resistentie. Voor invasieve infecties raden artsen aan om clindamycine toe te voegen. Deze keuze wordt gerechtvaardigd door het antitoxine-effect van clindamycine, zijn werkzaamheid onafhankelijk van de grootte van het inoculum en zijn post-antibiotische werking. Om de werkzaamheid van een antibioticatherapie te verbeteren, blijft het gebruik van bepaalde geneeskrachtige planten echter essentieel.
Echinacea heeft een dosisafhankelijke antibacteriële preventieve en curatieve werking en remt de groei van bepaalde ziektekiemen. Het antibacteriële effect werkt dus rechtstreeks op Streptococcus pyogenes. Echinacea is echter gecontra-indiceerd voor kinderen jonger dan 12 jaar.
Echinacea stimuleert de afweer van het immuunsysteem tegen infecties, vooral dankzij de lipofiele ethanolfractie (alkylamiden) en de hydrofiele polysaccharidefractie. Fenolische derivaten zoals cichorinezuur spelen een sleutelrol. Het verhoogt de proliferatie van splenocyten, stimuleert natural killer (NK) cellen en wijzigt T-lymfocyten en cytokineniveaus.
Echinacea heeft antivirale, antibacteriële, schimmelwerende en ontstekingsremmende eigenschappen. Het werkt tegen verschillende virussen, waaronder coronavirussen, en heeft een schimmelwerende werking tegen Candia albicans. De ontstekingsremmende werking is te danken aan alkylamiden en polysacchariden, die de activering van macrofagen moduleren en induceerbaar stikstofoxidesynthase (iNOS) remmen. Het wordt gebruikt om verschillende huidaandoeningen en infecties van de luchtwegen te behandelen.
Het breedspectrum antibacteriële effect van tea tree olie is gekoppeld aan de MT alcoholen (actief tegen antibiotica-resistente Staphylococcus aureus, Escherichia coli, Steptococcus pneumoniae en pyogenes, en Hemophilus influenza). De essentiële olie van tea tree is echter gecontra-indiceerd voor kinderen jonger dan 7 jaar.
Medische literatuur en klinische studies
- Birt DF, Widrlechner MP, Lalone CA, Wu L, Bae J, Solco AK, Kraus GA, Murphy PA, Wurtele ES, Leng Q, Hebert SC, Maury WJ, Price JP. Echinacea bij infectie
- Ultee A, Bennik M, Moezelaar R. The phenolic hydroxyl group of carvacrol is essential for action against the food-borne pathogen Bacillus cereus. 2002
- Ultee A, Kets W, Smid E. Mechanisms of action of carvacrol on the food-borne pathogen Bacillus cereus. 1999
- Carson CF, Mee BJ, Riley TV. Mechanism of action of Melaleuca alternifolia (tea tree) oil on Staphylococcus aureus determined by time-kill, lysis, leakage, and salt tolerance assays and electron microscopy. Antimicrob Agents Chemother. 2002
- Halcón L, Melkus K. Staphylococcus aureus and wounds: a review of tea tree oil as a promising antimicrobial. Am J Infect Control. 2004
- Nelson RR. In-vitro-activiteiten van vijf plantaardige etherische oliën tegen methicillineresistente Staphylococcus aureus en vancomycineresistente Enterococcus faecium. J Antimicrob Chemother. 1997
- Ferrini AM, Mannoni V, Aureli P, Salvatore G, Piccirilli E, Ceddia T, Pontieri E, Sessa R, Oliva B. Melaleuca alternifolia essentiële olie bezit een krachtige anti-stafylokokkenactiviteit die zich uitbreidde naar stammen die resistent zijn tegen antibiotica. Int J Immunopathol Pharmacol. 2006
- Papadopoulos CJ, Carson CF, Hammer KA, Riley TV. Gevoeligheid van pseudomonas voor Melaleuca alternifolia (tea tree) olie en bestanddelen. J Antimicrob Chemother. 2006