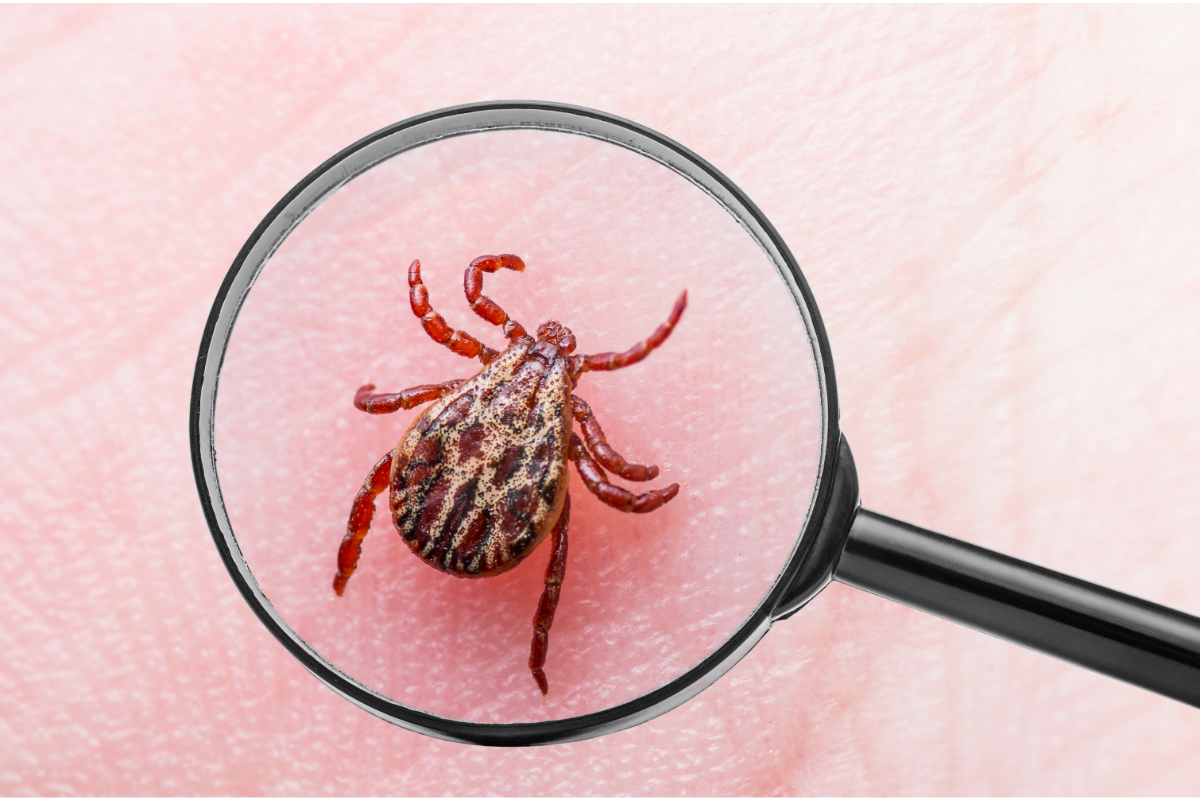
A doença de Lyme, também conhecida como borreliose de Lyme, é uma infeção bacteriana causada pela bactéria Borrelia burgdorferi. É transmitida aos seres humanos principalmente através da picada de carraças, em particular de carraças do género Ixodes. A doença constitui um grave problema de saúde pública, especialmente em zonas arborizadas e húmidas onde as carraças são abundantes. Os sintomas da doença de Lyme podem variar muito de pessoa para pessoa e podem alterar-se com o tempo.
Que agente patogénico é o culpado?
A doença de Lyme é uma infeção causada pela bactéria Borrelia, que é transmitida aos seres humanos através da picada de uma carraça infetada. Na Europa, várias espécies de Borrelia, principalmente B . burgdorferi sensu lato (sl), B. garinii e B. afzelii, são responsáveis por esta doença. Nos EUA, apenas a B. burgdorferi sensu stricto (ss) é predominante.
A doença foi descoberta em 1975 na sequência de numerosos casos de artrite em crianças e adultos em Lyme, Connecticut, e pode afetar vários órgãos: a pele, as articulações e o sistema nervoso. Na América do Norte, a B. burgdorferi ss causa principalmente artrite de Lyme e dores reumáticas. Na Europa, a B. garinii provoca principalmente deficiências neurológicas e a B. afzelii provoca doenças de pele como a acrodermatite crónica atrófica.
A taxa de infeção por carraças varia entre 5 e 35% consoante a região, o que significa que uma picada de carraça nem sempre conduz à doença de Lyme. Por outro lado, não se desenvolve imunidade adquirida após uma infeção, ou seja, é possível voltar a ser infetado.
Estudos recentes mostram que algumas estirpes de Borrelia são mais patogénicas do que outras. Por exemplo, um estudo de carraças na Alemanha em 2009 mostrou que 84 % das Borrelia pertenciam à espécie B . afzelii, 11 % à B. burgdorferi, 3 % à B. garinii e 3 % à B. spielmanii.
É fundamental evitar as picadas de carraças e procurar carraças após passeios na natureza, uma vez que a transmissão não ocorre através do contacto com um animal infetado ou de pessoa para pessoa.
Como é que a infeção se manifesta num animal?
Os reservatórios naturais da bactéria que causa a doença de Lyme são principalmente pequenos roedores, aves selvagens e répteis. Os mamíferos selvagens, como os veados e os suídeos, são hospedeiros de carraças adultas, mas não transmitem a bactéria a uma carraça não infetada. Os animais domésticos, como os cães, o gado e os cavalos, também podem ser afectados.
Os sinais clínicos nos reservatórios naturais são frequentemente assintomáticos e não afectam a sua sobrevivência. Nos animais domésticos, os sintomas podem aparecer algumas semanas ou meses após a picada infecciosa. Nos cães, por exemplo, surgem infecções nas articulações e nos músculos, acompanhadas de febre, anorexia e apatia. Nos bovinos, ocorrem frequentemente sintomas como fadiga, inapetência, redução da produção de leite, febre, artrite recorrente, claudicação ou dificuldade em levantar-se.
O ciclo de transmissão da bactéria começa com as larvas e ninfas de carraças que são infectadas ao picar pequenos roedores ou aves. Estas carraças infectadas transmitem depois a bactéria a outros hospedeiros na fase adulta. Embora os veados de cauda branca transportem frequentemente carraças adultas, não transmitem a bactéria às carraças.
Os animais de estimação podem ser gravemente afectados. Nos cães, apenas 5-10% dos indivíduos infectados apresentam sinais clínicos, que aparecem 2-5 meses após a picada. Se não for tratada, a doença pode levar a complicações cardíacas, nervosas ou renais, que são frequentemente fatais. Nos cavalos, burros e mulas, podem ocorrer alterações comportamentais e sinais nervosos, bem como problemas oculares.
Os seres humanos tornam-se hospedeiros finais acidentais quando expostos a carraças. É crucial prevenir as picadas de carraças e verificar a existência de carraças após actividades ao ar livre.
Zoom sobre carraças
Os principais vectores da doença de Lyme são as carraças do género Ixodes. Estas carraças têm um ciclo de transmissão com três hospedeiros consecutivos que se estende por 2 a 7 anos, dependendo da espécie de carraça e do clima. Na América do Norte, o principal vetor é a Ixodes scapularis (ou I. dammini), especialmente no Nordeste e no Centro-Oeste. As ninfas e as fêmeas adultas podem picar os seres humanos. No Oeste, o Ixodes pacificus é responsável por 5% dos casos, embora o seu efeito patogénico seja menor.
Na Europa, o Ixodes ricinus é o principal vetor. Pica o homem em todas as fases de desenvolvimento. Na Eurásia, o Ixodes persulcatus é predominante, especialmente na Ásia e na antiga URSS. Outros artrópodes que se alimentam de sangue, como as mutucas e os mosquitos, podem ser potenciais vectores da borreliose de Lyme. No entanto, este papel ainda está a ser discutido.
A proporção de carraças infectadas varia em função de vários factores: fase de desenvolvimento, espécie, estação do ano e região. Por exemplo, menos de 2 % das I. pacificus estão infectadas na Califórnia, em comparação com 30 % em França e 60 % na Áustria. Em França, um estudo realizado pelo INRAE em 2021 concluiu que 15 % das carraças que picam humanos são portadoras de Borrelia burgdorferi sensu lato.
A bactéria desenvolve-se em duas fases: primeiro no intestino médio da larva. Em seguida, torna-se móvel sob a influência da refeição de sangue e penetra nas glândulas salivares da carraça adulta. É então transferida para o hospedeiro seguinte em caso de picada.
Em casos excepcionais, a bactéria pode também ser transmitida verticalmente da carraça à sua descendência. Em 2017, oINRA lançou um projeto de ciência cidadã para saber mais sobre os vectores da borreliose de Lyme. Este projeto permite a qualquer pessoa comunicar picadas de carraças através de uma aplicação para smartphone.
Como é que se transmite?
A doença de Lyme é transmitida principalmente pela picada de uma carraça do género Ixodes, na Europa Ocidental principalmente a Ixodes ricinus. Estas carraças são infectadas ao alimentarem-se do sangue de animais infectados com bactérias. Em França, a taxa de infeção por carraças varia entre 2 e 32%, consoante a região. Encontram-se em toda a França continental, exceto na costa mediterrânica e acima de uma altitude de 1500 a 2000 metros. Vivem em florestas, orlas florestais, prados, parques urbanos e jardins privados e necessitam de uma certa quantidade de humidade para sobreviver.
As carraças transmitem a borreliose de Lyme principalmente na fase de ninfa e, por vezes, também na fase adulta. Os mamíferos infectados ou as carraças portadoras não transmitem a doença diretamente aos seres humanos. A infeção ocorre quando os seres humanos encontram carraças portadoras em zonas florestais húmidas. As carraças encontram-se no coberto vegetal a uma altura inferior a um metro. Detectam os hospedeiros com a ajuda de sensores que reagem ao CO2, ao calor e a substâncias bioquímicas.
Logo que a carraça se encontra no hospedeiro, procura zonas quentes e húmidas, como as dobras do corpo. Aí se instala para a sua refeição de sangue, que dura três a cinco dias. As bactérias são transmitidas durante esta refeição. As bactérias passam do trato digestivo para as glândulas salivares e depois para a epiderme do hospedeiro. O risco de contrair a doença de Lyme após uma picada de carraça é de 1-5%.
A doença de Lyme não é transmitida de pessoa para pessoa. A transmissão de mãe para filho no útero é possível, mas não tem qualquer efeito no feto se a mãe for tratada com antibióticos. Outras vias de transmissão, como o contacto direto ou as transfusões de sangue, não foram comprovadas.
Como é que a doença se manifesta nos seres humanos?
A borreliose de Lyme é frequentemente assintomática. Cerca de 3 a 30 dias após a picada, surge uma vermelhidão da pele no local da picada. Esta vermelhidão espalha-se gradualmente e pode tornar-se mais clara no centro (eritema migrans). Sem tratamento, em 10 % dos casos, outros órgãos podem ser afectados 2 semanas a 6 meses após a picada. O sistema nervoso pode ser afetado, o que pode provocar formigueiros, paralisia facial ou meningite. As articulações também podem ser afectadas, provocando artrite nos joelhos ou nos cotovelos. Menos frequentemente, podem ser afectados o coração, os olhos ou a pele (nódulos cutâneos frequentemente à volta da orelha). Após mais de 6 meses e sem tratamento, podem ocorrer manifestações tardias que afectam as articulações ou o sistema nervoso ou causam atrofia cutânea localizada. A doença de Lyme evolui em três fases diferentes.
Fase primária
A fase primária da doença de Lyme ocorre cerca de 2 a 32 dias após a picada de uma carraça infetada. O principal sintoma é uma lesão cutânea conhecida como eritema crónico migrans. Esta lesão, também conhecida como eritema migrans, aparece como uma auréola vermelha à volta do local da picada que se espalha centrifugamente, tornando-se mais clara no centro. O diâmetro do eritema varia entre 3 cm e várias dezenas de centímetros, sendo a média de 15 cm. O eritema não é doloroso e desaparece espontaneamente em poucas semanas. Em 30-50% dos casos, pode não aparecer de todo.
Outros sintomas que podem acompanhar o eritema migrans são febre moderada, fadiga (astenia), dores musculares (mialgia) e dor de cabeça (presente em cerca de 25% dos doentes).
A lesão cutânea espalha-se gradualmente, tornando-se frequentemente mais clara do centro para o bordo e assemelhando-se a um olho de boi. Pode desenvolver-se um eritema escuro no centro, que se sente quente e amolgado. Sem tratamento, o eritema migrans desaparece normalmente no espaço de 3 a 4 semanas.
Na maioria dos doentes, ocorre uma única lesão, mas alguns doentes podem desenvolver múltiplas lesões de eritema migrans, o que é um sinal de disseminação hematogénica precoce. As recaídas aparentes após o tratamento devem-se frequentemente a uma reinfeção e não a uma recaída, uma vez que o genótipo da nova lesão difere do da infeção original.
Na Europa, o eritema migrans é geralmente indolor e sem comichão, e a inflamação é menos intensa do que na América do Norte. O eritema cresce frequentemente de forma mais lenta. Na América do Norte, pode haver múltiplas lesões mais inflamadas, podendo ocorrer necrose central ou vesiculação. O eritema migrans desaparece espontaneamente dentro de 4-6 semanas, mas o tratamento precoce leva a uma cura mais rápida e evita complicações.
Fase secundária
Na fase secundária da doença de Lyme, a bactéria pode espalhar-se pela corrente sanguínea e provocar complicações se não for tratada. Podem ocorrer manifestações cutâneas, articulares, nervosas ou cardíacas. Estas manifestações ocorrem alguns dias a semanas após a fase primária, mas por vezes podem estar presentes ao mesmo tempo que o eritema migrans.
O eritema migrans múltiplo pode ocorrer em todo o corpo e pode ser intermitente; é comum nos EUA mas raro na Europa. Nesta fase, pode também surgir um linfocitoma cutâneo benigno, que se apresenta como uma pequena lesão saliente, de 1-2 cm, de cor púrpura-avermelhada, normalmente no lóbulo da orelha, no mamilo ou no escroto.
A dor nas articulações (artralgia) pode durar vários dias e afetar uma ou mais articulações. Mais tarde, pode ocorrer inflamação das articul ações (artrite), especialmente nas grandes articulações (joelhos, ombros), e pode ser intermitente. Estas podem curar-se espontaneamente.
Os sintomas são variados. Incluem dores de cabeça e dores ao longo dos nervos(nevralgias). A infestação das raízes nervosas(radiculite hiperálgica) provoca dores fortes. Podem também ocorrer paralisia facial e meningite linfocítica.
Em algumas pessoas, podem ocorrer problemas cardíacos. Trata-se sobretudo de perturbações do ritmo ou da condução. Mais raramente, pode ocorrer pericardite ou miocardite. Estes sintomas ocorrem de forma intermitente e, muitas vezes, curam-se espontaneamente.
Em casos raros, podem ocorrer lesões oculares, como conjuntivite, queratite ou uveíte, que causam vermelhidão, dor, lacrimejo, fotofobia e, eventualmente, deficiência visual. Estes sintomas ocorrem geralmente várias semanas a meses após a infeção original, muitas vezes sem tratamento antibiótico adequado.
Esta fase corresponde a uma disseminação bacteriana seguida de um foco em tecidos específicos, dominado por sintomas neurológicos na Europa e sintomas reumatológicos na América.
Fase terciária
A fase terciária ou tardia da borreliose de Lyme corresponde a uma evolução crónica dos sintomas. Esta fase é menos comum e ocorre após alguns meses a vários anos na ausência de tratamento. As principais manifestações desta fase são a pele, as articulações e os nervos.
A acrodermatite atrófica crónica (doença de Pick-Herxheimer) ocorre vários anos após a infeção. Caracteriza-se por uma lesão roxa e inchada, localizada principalmente nas costas das mãos, cotovelos, tornozelos e joelhos. Esta lesão evolui para uma atrofia cutânea em que a pele se torna fina, enrugada e translúcida, deixando transparecer as veias.
Na fase tardia, a artrite torna-se crónica e afecta principalmente as grandes articulações. Provoca dores persistentes, com anomalias visíveis na radiografia. Esta artrite é frequentemente refractária à terapêutica com antibióticos e pode persistir durante vários anos.
A neuroborreliose tardia inclui lesões no cérebro (encefalopatia crónica). Esta leva a várias perturbações psiquiátricas ou neurológicas. Os sintomas incluem perturbações cognitivas, dificuldade de concentração, fadiga, dor, fraqueza muscular e perturbações motoras. A polineuropatia pode caraterizar-se por dor e dormência nas mãos e nos pés. Esta doença está frequentemente associada à acrodermatite atrófica.
A fronteira entre a fase secundária e a fase terciária é difícil de estabelecer. Uma fase secundária pode durar um período prolongado e evoluir para uma fase terciária, ou as manifestações terciárias podem ocorrer anos após a infeção inicial. Os fenómenos auto-imunes poderiam explicar estes sintomas, embora a responsabilidade direta da bactéria continue a ser debatida.
As manifestações controversas incluem queixas dermatológicas (morfeia, esclerodermia, dermatomiosite) e sintomas crónicos (dores de cabeça, fadiga, dores articulares) após tratamento com antibióticos. Os médicos referem-se a estes sintomas como síndroma da doença de Lyme pós-Lyme (PLDS). O termo “doença de Lyme crónica” é utilizado para resumir várias doenças crónicas que são atribuídas à doença de Lyme, embora a sua ligação direta à Borrelia seja contestada.
Como é feito o diagnóstico?
O diagnóstico da doença de Lyme baseia-se num exame clínico pormenorizado e em interrogatórios. Os médicos procuram a presença da auréola vermelha (eritema migrans) e a memória de uma picada de carraça. Este diagnóstico é difícil se não houver eritema migrans e se a picada da carraça tiver passado despercebida. Os sintomas desta doença são variados e podem ser confundidos com muitas outras doenças.
O hemograma e a velocidade de sedimentação dos eritrócitos (VSG) são frequentemente normais. Para tornar o diagnóstico mais preciso, os testes serológicos podem detetar anticorpos no sangue que indicam uma reação imunitária à infeção bacteriana. No entanto, estes testes não estão normalizados e podem ser difíceis de interpretar. Os resultados são frequentemente negativos na primeira fase da doença e positivos nas fases secundária e terciária. Uma serologia positiva pode indicar uma infeção antiga e não progressiva. Por vezes, uma serologia pode ser negativa apesar de uma infeção efectiva.
A PCR (reação em cadeia da polimerase) pode detetar o ADN da bactéria e é utilizada em determinadas situações. Se o sistema nervoso for afetado, uma punção lombar pode analisar o líquido cefalorraquidiano para detetar anticorpos, o que pode ajudar no diagnóstico.
Os sintomas cutâneos da doença podem ser confundidos com outros problemas. Estes incluem uma infeção fúngica ou uma reação inflamatória a uma picada de inseto. A doença de Lyme também pode ser confundida com doenças como o lúpus, infecções virais, esclerose múltipla e fibromialgia. O exame clínico continua a ser de importância crucial e é complementado por testes serológicos se os sintomas forem evidentes.
Em 2019, o diagnóstico de confirmação baseia-se numa serologia em duas fases. Isto aplica-se a todas as fases da infeção. O eritema migrans é suficiente para confirmar a infeção.
Existe um tratamento para a borreliose de Lyme?
O tratamento curativo da doença de Lyme consiste na utilização de antibióticos, que são administrados rapidamente para maximizar o seu efeito. Na fase primária, os médicos prescrevem Amoxicilina ou Cycline durante duas a três semanas. Na fase tardia, são utilizadas cefalosporinas de terceira geração, que são administradas por via intravenosa. Em caso de alergia, os profissionais de saúde podem recorrer aos macrólidos e às tetraciclinas, apesar de alguns efeitos secundários. Em caso de artrite crónica resistente aos antibióticos, é considerada a sinoviortese ou a sinovectomia. A doença é tratada de acordo com recomendações normalizadas publicadas na conferência de consenso de 2006 e actualizadas em 2020 pela Sociedade Americana de Doenças Infecciosas (IDSA), a Academia Americana de Neurologia (AAN ) e o Colégio Americano de Reumatologia (ACR).
Tratamentos com antibióticos
O objetivo do tratamento antibiótico da borreliose de Lyme é curar as manifestações clínicas e prevenir o desenvolvimento de formas secundárias e terciárias através da erradicação da borrelia. Não tem como objetivo obter uma serologia negativa.
Na fase primária (eritema migrans), a amoxicilina ou a doxiciclina são prescritas durante 14 a 21 dias, idealmente nas 72 horas seguintes à infeção para uma melhor eficácia. A maioria das formas da doença responde bem à terapia antibiótica, especialmente nas fases iniciais.
Na fase tardia, os antibióticos reduzem os sintomas da artrite na maioria dos doentes, embora alguns indivíduos geneticamente predispostos possam sofrer de artrite persistente devido à inflamação contínua, apesar da erradicação da infeção. No caso da neuroborreliose, as cefalosporinas (principalmente a ceftriaxona) são administradas por via intravenosa durante 21 a 28 dias.
Podem ser utilizados medicamentos anti-inflamatórios não esteróides (AINE) para alívio sintomático. Em caso de bloqueio atrioventricular completo, pode ser necessário um pacemaker temporário. Os derrames articulares de maiores dimensões requerem punções e, em alguns casos, sinovectomia artroscópica.
Em maio de 2019, as sociedades especializadas francesas recomendaram a doxiciclina como tratamento de primeira linha para o eritema migrans (14 dias) e a neuroborreliose (14 dias para o tratamento precoce, 21 dias para o tratamento tardio), com a amoxicilina como alternativa. Para os sintomas articulares, a doxiciclina, a ceftriaxona ou a amoxicilina são prescritas durante 28 dias.
Em cerca de 15 % dos doentes, pode ocorrer uma reação de Jarisch-Herxheimer após o início da terapêutica antibiótica. Esta exacerbação temporária dos sintomas desaparece no espaço de algumas horas a dois dias.
Resultados de investigação recentes de 2021 indicam um potencial tratamento microbiano com higromicina A. Este tratamento poderia erradicar a doença de Lyme no ambiente natural.
Cerca de 10% dos doentes tratados continuam a apresentar sintomas subjectivos persistentes mais de 6 meses após o tratamento. Estes sintomas incluem fadiga, dores musculares e perturbações cognitivas, conhecidas como síndroma pós-doença de Lyme (SP DL).
Fito-aromaterapia
Vários laboratórios propõem preparações fitoterapêuticas para o tratamento da borreliose de Lyme.
Foram investigadas várias plantas, entre as quais a quinina do Gana (Cryptolepis sanguinolenta) e a knotweed japonesa (Polygonum cuspidatum). Os testes in vitro com culturas de borrelia mostraram resultados encorajadores. Estes resultados requerem confirmação adicional.
Em França, o Tic Tox é uma mistura de óleos essenciais e própolis. Bernard Christophe (1949-2016), farmacêutico especializado em fito-aromaterapia, desenvolveu este produto. Em 2012, a Agência Nacional para a Segurança dos Medicamentos e Produtos de Saúde (AFSSAPS ) suspendeu o produto devido à sua composição. Continha salva es clareia ( potencialmente tóxica consoante a dose tomada) e o terpeno tujona. O produtonão tinha autorização de comercialização.
Os resultados preliminares dos estudos sobre as plantas medicinais abrem perspectivas interessantes, mas são necessários mais estudos para confirmar a sua eficácia e segurança. Entretanto, a utilização destes produtos não regulamentados deve ser feita com precaução.
Tratamentos alternativos
Quando a terapêutica antibiótica prolongada falha no tratamento das doenças crónicas pós-Doença de Lyme, é necessário recorrer a novas estratégias de sobrevivência. Cerca de 40% dos doentes com síndrome pós-doença de Lyme apresentam melhorias com um placebo. Os doentes afectados juntam-se aos milhões de pessoas que sofrem de fadiga crónica e dores de causa indeterminada.
As perturbações depressivas devem ser tratadas segundo as normas habituais, as dores persistentes segundo uma abordagem multidisciplinar semelhante ao tratamento da fibromialgia. Esta abordagem inclui combinações de medicamentos (analgésicos, antidepressivos), terapias comportamentais, fisioterapia e acupunctura.
As técnicas de neuromodulação que utilizam a estimulação espinal, que foram desenvolvidas para tratar síndromes de dor crónica complexas, podem reduzir a dor em doentes com artrite de Lyme crónica resistentes às terapias convencionais. As vacinas estão a ser desenvolvidas em paralelo.
A Internet oferece inúmeras opções de tratamento alternativas. No entanto, a sua eficácia não está comprovada e algumas implicam o risco de efeitos secundários. Estes tratamentos incluem :
- Antibioticoterapia prolongada, intermitente ou repetida sem prova de eficácia.
- A medicina hiperbárica.
- As terapias àbase de radiações ou de energia, que são pseudociências.
- As terapias baseadas na nutrição.
- Terapia de quelação com metais pesados.
- A piroterapia.
- Medicamentos diversos: Imunoglobulinas, hormonas, veneno de abelha.
Estas abordagens não foram validadas cientificamente. Não são recomendadas pelos médicos devido à falta de provas de eficácia e aos riscos potenciais para os doentes.
Como se pode prevenir a infeção?
A prevenção da doença de Lyme baseia-se em medidas de precaução nas zonas de risco. Use roupa que cubra as pernas, os braços e o pescoço e use repelente quando andar ou trabalhar na floresta. Verificar cuidadosamente se tem carraças após cada saída e eliminá-las rapidamente. Retire-as o mais rapidamente possível com uma pinça, agarrando a carraça o mais próximo possível da pele, sem esquecer a cabeça, e depois desinfecte a zona.
Os especialistas desaconselham a utilização de éter para remover a carraça. Para os animais de estimação (gatos, cães, cavalos), as recomendações sugerem a utilização de pó para carraças para tratar os animais e o seu ambiente.
A antibioterapia profiláctica não é geralmente necessária para as picadas de carraças, exceto para as mulheres grávidas, que ainda correm o risco de transmitir a infeção ao feto.
Uma vacina desenvolvida nos EUA, que entretanto foi retirada do mercado, era apenas dirigida contra a Borrelia burgdorferi, uma espécie específica que não é prevalente na Europa. A prevenção primária é difícil devido à diversidade de reservatórios animais. Nos EUA, está a ser discutida a redução da população de veados de cauda branca como forma de conter a doença humana.
Nos jardins, a manutenção de áreas ocupadas, cortando a relva alta e removendo a folhagem, pode reduzir a incidência de carraças. Uma zona tampão entre as áreas arborizadas e os parques infantis também pode ser eficaz.
Para os animais de estimação, a utilização de coleiras contra carraças e a realização de controlos regulares após os passeios na floresta são cruciais. No caso de uma picada de carraça, deve remover rapidamente a carraça, desinfetar a ferida e estar atento ao aparecimento de sintomas como o eritema migrans.
Atualmente, não existe nenhuma vacina disponível para os seres humanos contra a doença de Lyme. No entanto, existem vacinas veterinárias para cães. Estas baseiam-se na bactéria inteira morta ou em subunidades proteicas.
Alguns dados epidemiológicos
A doença de Lyme é uma infeção causada pela bactéria Borrelia burgdorferi e é transmitida aos seres humanos por carraças infectadas. Ocorre em todos os continentes, mas predomina nas zonas temperadas do hemisfério norte. As zonas mais afectadas situam-se entre os 35° de latitude norte e os 60° de latitude norte, principalmente na Europa e na América do Norte.
A incidência da borreliose de Lyme está a aumentar, embora existam diferenças consoante a região e o país. Nos EUA, são registados quase 30 000 casos por ano. Estudos sugerem que o número real de casos diagnosticados pode chegar a 300.000. Na Europa, em particular na Eslovénia e na Áustria, a incidência também está a aumentar, com mais de 100 casos por 100.000 habitantes.
Em França, a incidência anual da borreliose de Lyme foi estimada em 91 casos por 100 000 habitantes em 2020. No entanto, esta incidência varia consideravelmente consoante a região. A prevalência é mais elevada no nordeste e no centro do país.
O aquecimento global está a aumentar a prevalência da doença. Influencia a propagação e a densidade das carraças infectadas. As actividades humanas, como a drenagem de zonas húmidas, também contribuem para a propagação da doença. A fragmentação das florestas perturba os ecossistemas naturais e favorece a propagação.
A deteção precoce da doença de Lyme é essencial para um tratamento eficaz. O tratamento padrão consiste em antibióticos, mas em alguns casos os sintomas persistentes podem exigir uma terapia prolongada.
A controvérsia sobre o diagnóstico e o tratamento da doença de Lyme continua, com as associações de doentes e as sociedades científicas a terem opiniões divergentes. É necessária mais investigação para compreender melhor os mecanismos de transmissão da doença e para desenvolver estratégias de prevenção mais eficazes.
Doença de Lyme: uma arma bacteriológica?
As bactérias Borrelia, incluindo as associadas à doença de Lyme, não estão listadas como potenciais agentes de bioterrorismo. Em 2004, Michael Carroll, um advogado de Long Island, publicou um livro intitulado Lab 257, no qual são apresentadas teorias da conspiração. Carroll afirma que Erich Traub, um cientista nazi que fugiu para a América, trabalhou em Fort Detrick. Aí investigou a febre aftosa e manipulou carraças em Plum Island, perto da cidade de Lyme. No entanto, Carroll admite que não tem provas das suas afirmações.
Em França, o controverso infeciologista Christian Perronne continuou a divulgar estas afirmações em 2016. Sugeriu que o exército americano e os cientistas sob a sua influência tinham encoberto a propagação explosiva da doença de Lyme. Tratava-se de uma teoria da conspiração.
em 2019, Kris Newby publicou um livro intitulado Bitten, a história secreta da doença de Lyme e das armas biológicas. Nele, ela afirma ter entrevistado Willy Burgdorfer, o descobridor do patógeno da doença de Lyme em 1982. Burgdorfer alegadamente afirmou ter trabalhado em armas biológicas para o exército dos EUA durante a Guerra Fria. Criou pulgas, carraças e outros artrópodes para os infetar com agentes patogénicos. Terá sugerido que essa experiência teria ficado fora de controlo e desencadeado a epidemia de Lyme nos EUA.
No entanto, ninguém apresentou provas sólidas para apoiar esta afirmação. Em resposta a estas publicações, o congressista republicano de Nova Jérsia, Chris Smith, propôs uma alteração. Esta alteração tinha como objetivo investigar estas alegações. O Senado rejeitou esta alteração. O Centro de Doenças Animais de Plum Island (PIADC), situado perto de Lyme, nega que efectue investigação sobre a doença de Lyme. Também nega qualquer investigação confidencial.
Luta contra a doença
Em setembro de 2016, por iniciativa de associações de doentes e de médicos, o Ministério da Saúde anunciou a implementação de um plano nacional de luta contra a doença de Lyme e as doenças transmitidas por carraças. Este plano abrange vários domínios:
- Instalação de placas informativas e de alerta nas entradas das florestas para os caminhantes e excursionistas.
- Desenvolvimento de uma aplicação móvel para comunicar a presença de carraças, à semelhança da aplicação existente para os mosquitos.
- Reforço das acções de informação para o público em geral e formação para os profissionais de saúde.
- Disponibilização de um relatório normalizado para os médicos, descrevendo os exames necessários para um diagnóstico completo em pessoas com sintomas suspeitos.
- Criação de um protocolo nacional de diagnóstico e tratamento (PNDS) para assegurar um tratamento normalizado e reembolsável em todo o país.
- Abertura de centros de tratamento especializados em 2017, igualmente dedicados à formação de profissionais.
- Criação de uma coorte de doentes tratados nestes centros para aumentar o conhecimento científico da doença.
- Promoção da investigação diagnóstica pelo Instituto Pasteur.
- Realização de uma vasta investigação no âmbito de um projeto apoiado pela SPILF. O objetivo é compreender melhor o conjunto das doenças transmitidas por carraças.
O plano prevê igualmente o estudo da possibilidade de incluir a borreliose de Lyme na lista das doenças de longa duração (ALD), um pedido formulado pelas associações de doentes.
Neste contexto, os objectivos da Saúde Pública francesa são o acompanhamento da borreliose de Lyme através da rede Sentinella e do Centro Nacional de Referência da Borrelia . A sua missão é acompanhar a evolução do conhecimento e da sensibilização da população para esta doença e promover a sua prevenção. Para o efeito, foi introduzida uma organização de cuidados a três níveis, em conformidade com as recomendações da Haute Autorité de Santé (autoridade sanitária).