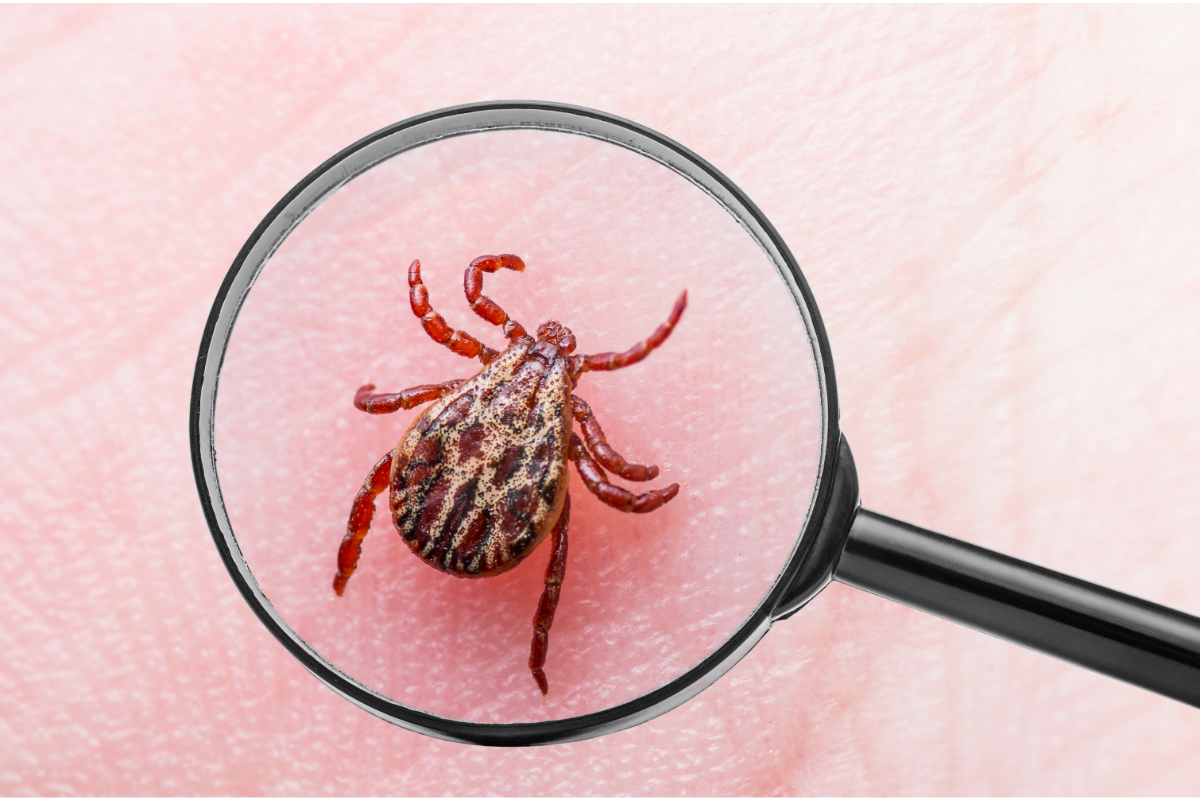
Die Lyme-Krankheit, auch bekannt als Lyme-Borreliose, ist eine bakterielle Infektion, die durch das Bakterium Borrelia burgdorferi verursacht wird. Sie wird hauptsächlich durch Zeckenstiche auf den Menschen übertragen, insbesondere durch Zecken der Gattung Ixodes. Die Krankheit stellt ein großes Problem für die öffentliche Gesundheit dar, vor allem in bewaldeten und feuchten Gebieten, in denen es viele Zecken gibt. Die Symptome der Lyme-Borreliose können von Mensch zu Mensch sehr unterschiedlich sein und sich im Laufe der Zeit verändern.
Welcher Erreger ist schuld?
Die Lyme-Krankheit ist eine durch das Bakterium Borrelia verursachte Infektion, die durch den Biss einer infizierten Zecke auf den Menschen übertragen wird. In Europa sind mehrere Borrelia-Arten, vor allem B . burgdorferi sensu lato (sl), B. garinii und B. afzelii, für diese Krankheit verantwortlich. In den USA ist nur B. burgdorferi sensu stricto (ss) vorherrschend.
Die Krankheit wurde 1975 aufgrund zahlreicher Fälle von Arthritis bei Kindern und Erwachsenen in Lyme, Connecticut, entdeckt und kann verschiedene Organe befallen: die Haut, die Gelenke und das Nervensystem. In Nordamerika verursacht B. burgdorferi ss vor allem Lyme-Arthritis und rheumatische Schmerzen. In Europa führt B. garinii vor allem zu neurologischen Beeinträchtigungen und B. afzelii zu Hauterkrankungen wie Acrodermatitis chronica atrophicans.
Die Ansteckungsrate durch Zecken schwankt je nach Region zwischen 5 und 35 %, sodass ein Zeckenstich nicht immer zu einer Lyme-Krankheit führt. Andererseits wird nach einer Infektion keine erworbene Immunität entwickelt, d. h. man kann sich erneut infizieren.
Neuere Studien zeigen, dass einige Borrelia-Stämme pathogener sind als andere. Beispielsweise ergab eine Untersuchung von Zecken in Deutschland im Jahr 2009, dass 84 % der Borrelien zur Art B . afzelii gehörten, 11 % zu B. burgdorferi, 3 % zu B. garinii und 3 % zu B. spielmanii.
Es ist entscheidend, Zeckenbissen vorzubeugen und nach Spaziergängen in der Natur nach Zecken zu suchen, da die Übertragung weder durch den Kontakt mit einem infizierten Tier noch von Mensch zu Mensch stattfindet.
Wie äußert sich die Infektion bei einem Tier?
Die natürlichen Reservoirs für das Bakterium, das die Lyme-Krankheit verursacht, sind hauptsächlich kleine Nagetiere, Wildvögel und Reptilien. Wilde Säugetiere wie Hirsche und Suidae sind zwar Wirte für adulte Zecken, übertragen das Bakterium aber nicht auf eine nicht infizierte Zecke. Auch Haustiere wie Hunde, Rinder und Pferde können betroffen sein.
Die klinischen Anzeichen bei natürlichen Reservoiren sind oft asymptomatisch und beeinträchtigen nicht ihr Überleben. Bei Haustieren können einige Wochen oder Monate nach dem infektiösen Stich Symptome auftreten. Bei Hunden kommt es beispielsweise zu Gelenk- und Muskelbefall, der mit Fieber, Anorexie und Apathie einhergeht. Bei Rindern treten häufig Symptome wie Müdigkeit, Inappetenz, verminderte Milchproduktion, Fieber, wiederkehrende Arthritis, Lahmheit oder Schwierigkeiten beim Aufstehen auf.
Der Übertragungszyklus des Bakteriums beginnt mit den Larven und Nymphen von Zecken, die sich durch den Stich kleiner Nagetiere oder Vögel infizieren. Diese infizierten Zecken übertragen das Bakterium dann im Erwachsenenstadium auf andere Wirte. Weißwedelhirsche tragen zwar häufig erwachsene Zecken, übertragen das Bakterium aber nicht auf die Zecken.
Haustiere können schwer betroffen sein. Bei Hunden zeigen nur 5-10 % der infizierten Individuen klinische Symptome, die 2-5 Monate nach dem Stich auftreten. Unbehandelt kann die Krankheit zu Herz-, Nerven- oder Nierenkomplikationen führen, die oft tödlich enden. Bei Pferden, Eseln und Maultieren können Verhaltensänderungen und nervöse Anzeichen sowie Augenprobleme auftreten.
Der Mensch wird, wenn er sich Zecken aussetzt, zum zufälligen Endwirt. Es ist von entscheidender Bedeutung, Zeckenbissen vorzubeugen und nach Aktivitäten in der Natur nach Zecken zu suchen.
Zoom auf Zecken
Die Hauptüberträger der Lyme-Borreliose sind Zecken der Gattung Ixodes. Diese Zecken haben einen Übertragungszyklus mit drei aufeinanderfolgenden Wirten, der sich je nach Zeckenart und Klima über 2 bis 7 Jahre erstreckt. In Nordamerika ist der Hauptvektor Ixodes scapularis (oder I. dammini), insbesondere im Nordosten und Mittleren Westen. Nymphen und erwachsene Weibchen können den Menschen beißen. Im Westen ist Ixodes pacificus für 5 % der Fälle verantwortlich, obwohl seine krankmachende Wirkung geringer ist.
In Europa ist Ixodes ricinus der Hauptvektor. Er sticht den Menschen in allen Entwicklungsstadien. In Eurasien ist Ixodes persulcatus vorherrschend, vor allem in Asien und der ehemaligen UdSSR. Andere blutfressende Arthropoden wie Bremsen und Mücken könnten potenzielle Überträger von Lyme-Borreliose sein. Diese Rolle wird jedoch noch diskutiert.
Der Anteil der infizierten Zecken variiert in Abhängigkeit von mehreren Faktoren: Entwicklungsstadium, Art, Jahreszeit und Region. So sind beispielsweise weniger als 2 % der I. pacificus in Kalifornien infiziert, während es in Frankreich 30 % und in Österreich 60 % sind. In Frankreich ergab eine Studie des INRAE aus dem Jahr 2021, dass 15 % der Zecken, die Menschen beißen, Borrelia burgdorferi sensu lato in sich tragen.
Die Bakterien entwickeln sich in zwei Stadien: zunächst im Mitteldarm der Larve. Dann wird es unter dem Einfluss der Blutmahlzeit beweglich und dringt in die Speicheldrüsen der erwachsenen Zecke ein. Bei einem Biss wird es dann auf den nächsten Wirt übertragen.
In Ausnahmefällen kann das Bakterium auch vertikal von der Zecke auf ihre Nachkommen übertragen werden. Im Jahr 2017 startete das INRA ein Citizen-Science-Projekt, um mehr über die Vektoren der Lyme-Borreliose zu erfahren. Dieses Projekt ermöglicht es jedem, Zeckenbisse über eine Smartphone-App zu melden.
Wie wird sie übertragen?
Die Lyme-Borreliose wird hauptsächlich durch den Biss einer Zecke der Gattung Ixodes übertragen, in Westeuropa vor allem Ixodes ricinus. Diese Zecken infizieren sich, indem sie sich vom Blut von Tieren ernähren, die mit Bakterien infiziert sind. In Frankreich schwankt die Infektionsrate durch Zecken je nach Region zwischen 2 und 32 %. Sie kommen im gesamten Mutterland vor, außer an der Mittelmeerküste und oberhalb von 1500 bis 2000 m Höhe. Sie leben in Wäldern, Waldrändern, Wiesen, städtischen Parks und privaten Gärten und benötigen eine gewisse Feuchtigkeit, um zu überleben.
Zecken übertragen die Lyme-Borreliose hauptsächlich im Nymphenstadium und manchmal auch im Erwachsenenstadium. Infizierte Säugetiere oder Zeckenträger übertragen die Krankheit nicht direkt auf den Menschen. Die Ansteckung erfolgt, wenn Menschen in feuchten Waldgebieten auf Überträgerzecken treffen. Die Zecken sitzen in der Vegetationsdecke in einer Höhe von weniger als einem Meter. Sie spüren Wirte mithilfe von Sensoren auf, die auf CO2, Wärme und biochemische Substanzen reagieren.
Sobald die Zecke auf dem Wirt ist, sucht sie nach warmen und feuchten Bereichen wie Körperfalten. Dort setzt sie sich für ihre Blutmahlzeit fest, die drei bis fünf Tage dauert. Während dieser Mahlzeit findet die Übertragung der Bakterien statt. Die Bakterien gelangen vom Verdauungstrakt in die Speicheldrüsen und dann in die Epidermis des Wirts. Das Risiko, nach einem Zeckenbiss an der Lyme-Krankheit zu erkranken, liegt bei 1-5 %.
Die Lyme-Borreliose wird nicht von Mensch zu Mensch übertragen. Eine Mutter-Kind-Übertragung in utero ist möglich, hat aber keine Auswirkungen auf den Fötus, wenn die Mutter mit Antibiotika behandelt wird. Andere Übertragungswege, wie direkter Kontakt oder Bluttransfusionen, wurden nicht nachgewiesen.
Wie äußert sich die Krankheit beim Menschen?
Die Lyme-Borreliose verläuft häufig asymptomatisch. Etwa 3 bis 30 Tage nach dem Biss tritt eine Hautrötung an der gestochenen Stelle auf. Diese Rötung breitet sich allmählich aus und kann in der Mitte aufgehellt sein (Erythema migrans). Ohne Behandlung können in 10 % der Fälle 2 Wochen bis 6 Monate nach dem Stich weitere Organe befallen werden. Das Nervensystem kann betroffen sein, was zu Kribbeln, Gesichtslähmung oder Meningitis führen kann. Auch die Gelenke können betroffen sein, was zu Arthritis in Knie oder Ellenbogen führt. Seltener können das Herz, das Auge oder die Haut (Hautknoten oft im Bereich des Ohrs) betroffen sein. Nach mehr als 6 Monaten und ohne Behandlung können Spätmanifestationen auftreten, die die Gelenke oder das Nervensystem betreffen oder eine lokale Hautatrophie verursachen. Die Lyme-Krankheit verläuft in drei verschiedenen Phasen.
Primäre Phase
Die Primärphase der Lyme-Borreliose tritt etwa 2 bis 32 Tage nach dem Stich einer infizierten Zecke auf. Das Haupterscheinungsbild ist eine Hautläsion, die als Erythema chronicum migrans bezeichnet wird. Diese Läsion, die auch als Erythema migrans bekannt ist, zeigt sich als roter Halo um die Einstichstelle, der sich zentrifugal ausbreitet, während er in der Mitte heller wird. Der Durchmesser des Erythems variiert zwischen 3 cm und mehreren Dutzend Zentimetern, wobei der Durchschnitt bei 15 cm liegt. Die Rötung ist nicht schmerzhaft und verschwindet innerhalb einiger Wochen spontan. In 30-50% der Fälle tritt sie möglicherweise gar nicht auf.
Weitere Symptome, die das Erythema migrans begleiten können, sind mäßiges Fieber, Müdigkeit (Asthenie), Muskelschmerzen (Myalgie) und Kopfschmerzen (bei etwa 25 % der Patienten vorhanden).
Die Hautläsion breitet sich allmählich aus, wobei sie oft von der Mitte zum Rand hin heller wird und an ein Stierauge erinnert. In der Mitte kann sich ein dunkles Erythem entwickeln, das sich warm und eingedellt anfühlt. Ohne Behandlung verschwindet das Erythema migrans normalerweise innerhalb von 3 bis 4 Wochen.
Bei den meisten Patienten tritt eine einzelne Läsion auf, aber einige Patienten können mehrere Erythema-migrans-Läsionen entwickeln, was ein Zeichen für eine frühe hämatogene Dissemination ist. Scheinbare Rückfälle nach der Behandlung sind häufig auf eine Reinfektion und nicht auf einen Rückfall zurückzuführen, da sich der Genotyp der neuen Läsion von dem der ursprünglichen Infektion unterscheidet.
In Europa ist das Erythema migrans in der Regel schmerzlos und ohne Juckreiz, wobei die Entzündung weniger intensiv ist als in Nordamerika. Das Erythem wächst dort oft langsamer. In Nordamerika kann es zu mehreren Läsionen kommen, die stärker entzündet sind, und es kann zu zentralen Nekrosen oder Bläschenbildung kommen. Das Erythema migrans verschwindet spontan innerhalb von 4-6 Wochen, aber eine frühzeitige Behandlung führt zu einer schnelleren Heilung und beugt Komplikationen vor.
Sekundäre Phase
In der sekundären Phase der Lyme-Krankheit kann sich das Bakterium über die Blutbahn ausbreiten und zu Komplikationen führen, wenn keine Behandlung erfolgt. Es kann zu Haut-, Gelenk-, Nerven- oder Herzmanifestationen kommen. Diese Manifestationen treten einige Tage bis Wochen nach der Primärphase auf, können aber manchmal auch gleichzeitig mit dem Erythema migrans vorhanden sein.
Das multiple Erythema migrans kann am ganzen Körper auftreten und schubweise verlaufen; es ist in den USA häufig, in Europa jedoch selten. In diesem Stadium kann auch ein gutartiges kutanes Lymphozytom auftreten, das als kleine, 1-2 cm große, rot-violette, hervorstehende Läsion erscheint, meist am Ohrläppchen, an der Brustwarze oder am Skrotum.
Gelenkschmerzen (Arthralgien) können mehrere Tage lang anhalten und ein oder mehrere Gelenke betreffen. Später können Gelenkentzündungen (Arthritis) auftreten, vor allem in den großen Gelenken (Knie, Schultern), und schubweise verlaufen. Sie können spontan abheilen.
Die Nervenzeichen sind vielfältig. Zu ihnen gehören Kopfschmerzen und Schmerzen entlang der Nerven (Neuralgien). Ein Befall der Nervenwurzeln(hyperalgische Radikulitis) führt zu starken Schmerzen. Es kann auch zu einer Gesichtslähmung und einer lymphozytären Meningitis kommen.
Bei manchen Menschen können Herzprobleme auftreten. Dabei handelt es sich vor allem um Rhythmus- oder Leitungsstörungen. Seltener kann es zu einer Perikarditis oder Myokarditis kommen. Diese Erscheinungen treten zeitweise auf und heilen oft spontan ab.
Selten kann es zu Augenschäden wie Bindehautentzündung, Keratitis oder Uveitis kommen, die Rötung, Schmerzen, Tränenfluss, Photophobie und möglicherweise Sehschwäche verursachen. Diese Symptome treten in der Regel einige Wochen bis Monate nach der ursprünglichen Infektion auf, häufig ohne eine geeignete Antibiotikabehandlung.
Dieses Stadium entspricht einer bakteriellen Ausbreitung, gefolgt von einer Fokussierung auf bestimmte Gewebe, die in Europa von neurologischen und in Amerika von rheumatologischen Beschwerden dominiert wird.
Tertiäre Phase
Die Tertiär- oder Spätphase der Lyme-Borreliose entspricht einem chronischen Verlauf der Symptome. Diese Phase ist weniger häufig und tritt bei fehlender Behandlung nach einigen Monaten bis mehreren Jahren auf. Die Hauptmanifestationen dieser Phase sind Haut, Gelenke und Nerven.
Die chronische atrophische Akrodermatitis (Pick-Herxheimer-Krankheit) tritt mehrere Jahre nach der Infektion auf. Sie ist durch eine violette, geschwollene Läsion gekennzeichnet, die sich hauptsächlich auf den Handrücken, Ellenbogen, Knöcheln und Knien befindet. Diese Läsion entwickelt sich zu einer Hautatrophie, bei der die Haut dünn, schrumpelig und durchscheinend wird und die Venen durchscheinen lässt.
In der Spätphase wird die Arthritis chronisch und betrifft vor allem die großen Gelenke. Sie verursacht dauerhafte Schmerzen mit Anomalien, die auf dem Röntgenbild sichtbar sind. Diese Arthritis ist oft refraktär gegenüber einer Antibiotikatherapie und kann mehrere Jahre lang bestehen bleiben.
Die späte Neuroborreliose schließt eine Schädigung des Gehirns (chronische Enzephalopathie) ein. Sie führt zu verschiedenen psychiatrischen oder neurologischen Störungen. Zu den Symptomen gehören kognitive Störungen, Konzentrationsschwierigkeiten, Müdigkeit, Schmerzen, Muskelschwäche und motorische Störungen. Eine Polyneuropathie kann sich durch Schmerzen und Taubheitsgefühle in den Händen und Füßen bemerkbar machen. Dieser Zustand wird häufig mit Acrodermatitis atrophicans in Verbindung gebracht.
Die Grenze zwischen sekundärer und tertiärer Phase ist schwer zu ziehen. Eine sekundäre Phase kann sich über einen längeren Zeitraum hinziehen und in eine tertiäre Phase übergehen, oder tertiäre Manifestationen können Jahre nach der ursprünglichen Infektion auftreten. Autoimmunphänomene könnten diese Symptome erklären, obwohl die direkte Verantwortung des Bakteriums nach wie vor diskutiert wird.
Zu den umstrittenen Manifestationen gehören dermatologische Beschwerden (Morphea, Sklerodermie, Dermatomyositis) und chronische Symptome (Kopfschmerzen, Müdigkeit, Gelenkschmerzen) nach einer Antibiotikabehandlung. Ärzte bezeichnen diese Symptome als Lyme-Post-Borreliose-Syndrom (PLDS). Unter dem Begriff “chronische Lyme-Krankheit” werden verschiedene chronische Erkrankungen zusammengefasst, die der Lyme-Krankheit zugeschrieben werden, obwohl ihr direkter Zusammenhang mit Borrelia umstritten ist.
Wie wird die Diagnose gestellt?
Die Diagnose der Lyme-Borreliose beruht auf einer genauen klinischen Untersuchung und Befragung. Die Ärzte achten auf das Vorhandensein des roten Halos (Erythema migrans) und auf die Erinnerung an einen Zeckenstich. Diese Diagnose ist schwierig, wenn kein Erythema migrans vorhanden ist und der Zeckenstich unbemerkt geblieben ist. Die Symptome dieser Krankheit sind vielfältig und können mit vielen anderen Krankheiten verwechselt werden.
Das Blutbild (CBC) und die Blutsenkungsgeschwindigkeit (BSG) sind häufig normal. Um die Diagnose zu präzisieren, können serologische Tests Antikörper im Blut nachweisen, die auf eine Immunreaktion auf die bakterielle Infektion hinweisen. Diese Tests sind jedoch nicht standardisiert und können schwer zu interpretieren sein. Die Ergebnisse sind in der ersten Phase der Krankheit oft negativ und in der Sekundär- und Tertiärphase positiv. Eine positive Serologie kann auf eine alte, nicht fortschreitende Infektion hinweisen. Manchmal kann eine Serologie trotz einer tatsächlichen Infektion negativ sein.
Die PCR (Polymerase Chain Reaction) kann die DNA des Bakteriums nachweisen und wird in bestimmten Situationen eingesetzt. Bei Befall des Nervensystems kann eine Lumbalpunktion die Rückenmarksflüssigkeit auf Antikörper untersuchen, die bei der Diagnose helfen.
Die Hauterscheinungen der Krankheit können mit anderen Problemen verwechselt werden. Dazu gehören eine Pilzinfektion oder eine entzündliche Reaktion auf einen Insektenstich. Die Lyme-Borreliose kann auch mit Erkrankungen wie Lupus, Virusinfektionen, Multipler Sklerose und Fibromyalgie verwechselt werden. Die klinische Untersuchung ist nach wie vor von entscheidender Bedeutung und wird bei auffälligen Symptomen durch serologische Tests ergänzt.
Im Jahr 2019 beruht die Bestätigungsdiagnose auf einer zweistufigen Serologie. Dies gilt für jedes Stadium der Infektion. Das Erythema migrans reicht aus, um die Infektion zu bestätigen.
Gibt es eine Behandlung für die Lyme-Borreliose?
Bei der Heilbehandlung der Lyme-Krankheit werden Antibiotika eingesetzt, die schnell verabreicht werden, um eine optimale Wirkung zu erzielen. In der Primärphase verschreiben die Ärzte zwei bis drei Wochen lang Amoxicillin oder Cycline. In der Spätphase verwenden sie Cephalosporine der dritten Generation, die intravenös verabreicht werden. Bei Allergien können die Angehörigen der Gesundheitsberufe trotz einiger Nebenwirkungen auf Makrolide und Tetracycline zurückgreifen. Bei chronischer Arthritis, die gegen Antibiotika resistent ist, ziehen sie eine Synoviorthese oder Synovektomie in Betracht. Die Behandlung der Krankheit erfolgt nach standardisierten Empfehlungen, die 2006 auf der Konsensuskonferenz herausgegeben und 2020 von der Infectious Diseases Society of America (IDSA), der American Academy of Neurology (AAN ) und dem American College of Rheumatology (ACR) aktualisiert wurden.
Antibiotische Behandlungen
Ziel der antibiotischen Behandlung der Lyme-Borreliose ist es, die klinischen Manifestationen zu heilen und die Entwicklung von sekundären und tertiären Formen zu verhindern, indem die Borrelien ausgerottet werden. Sie zielt nicht darauf ab, eine negative Serologie zu erreichen.
In der Primärphase (Erythema migrans) wird Amoxicillin oder Doxycyclin für 14 bis 21 Tage verschrieben, idealerweise innerhalb von 72 Stunden nach der Infektion, um eine bessere Wirksamkeit zu erzielen. Die meisten Formen der Krankheit sprechen gut auf eine Antibiotikatherapie an, vor allem in der Frühphase.
In der Spätphase verringern Antibiotika bei den meisten Patienten die Arthritissymptome, obwohl einige genetisch prädisponierte Personen aufgrund der anhaltenden Entzündung trotz Ausrottung der Infektion unter persistierender Arthritis leiden können. Bei Neuroborreliose werden Cephalosporine (hauptsächlich Ceftriaxon) 21 bis 28 Tage lang intravenös verabreicht.
Zur symptomatischen Linderung können nichtsteroidale Entzündungshemmer (NSAIDs) verwendet werden. Bei einem vollständigen atrioventrikulären Block kann ein vorübergehender Herzschrittmacher erforderlich sein. Größere Gelenkergüsse erfordern Punktionen und in einigen Fällen eine arthroskopische Synovektomie.
Die französischen Fachgesellschaften empfehlen im Mai 2019 Doxycyclin als Erstlinientherapie für Erythema migrans (14 Tage) und Neuroborreliose (14 Tage bei Frühbehandlung, 21 Tage bei Spätbehandlung), mit Amoxicillin als Alternative. Bei Gelenkerscheinungen werden Doxycyclin, Ceftriaxon oder Amoxicillin für 28 Tage verschrieben.
Bei etwa 15 % der Patienten kann es nach der Einleitung der Antibiotikatherapie zu einer Jarisch-Herxheimer-Reaktion kommen. Diese vorübergehende Exazerbation der Symptome verschwindet innerhalb von einigen Stunden bis zwei Tagen.
Neuere Forschungsergebnisse aus dem Jahr 2021 deuten auf eine potenzielle mikrobielle Behandlung mit Hygromicin A hin. Diese Behandlung könnte die Lyme-Krankheit in der natürlichen Umgebung ausrotten.
Etwa 10 % der behandelten Patienten haben auch nach mehr als 6 Monaten nach der Behandlung noch anhaltende subjektive Beschwerden. Zu diesen Beschwerden gehören Müdigkeit, Muskelschmerzen und kognitive Störungen, die als Post-Lyme-Borreliose-Syndrom (PLDS) bezeichnet werden.
Phyto-Aromatherapie
Verschiedene Labore bieten phytotherapeutische Präparate zur Behandlung der Lyme-Borreliose an.
Es wurden mehrere Pflanzen untersucht, darunter das Ghana-Chinin (Cryptolepis sanguinolenta) und der Japanische Knöterich (Polygonum cuspidatum). In-vitro-Tests mit Borrelienkulturen zeigten ermutigende Ergebnisse. Diese Ergebnisse bedürfen weiterer Bestätigungen.
In Frankreich ist Tic Tox eine Mischung aus ätherischen Ölen und Propolis. Bernard Christophe (1949-2016), ein auf Phyto-Aromatherapie spezialisierter Apotheker, hat dieses Produkt entwickelt. Im Jahr 2012 setzte die Nationale Agentur für die Sicherheit von Arzneimitteln und Gesundheitsprodukten (AFSSAPS ) das Produkt aufgrund seiner Zusammensetzung aus. Es enthielt Muskatellersalbei (der je nach eingenommener Dosis potenziell toxisch ist) und das Terpen Thujon. Das Produkt hatte keineMarktzulassung.
Die vorläufigen Ergebnisse der Studien über Heilpflanzen bieten interessante Perspektiven, aber es sind weitere Untersuchungen erforderlich, um ihre Wirksamkeit und Sicherheit zu bestätigen. In der Zwischenzeit ist bei der Verwendung dieser nicht regulierten Produkte Vorsicht geboten.
Alternative Behandlungen
Wenn eine verlängerte Antibiotikatherapie bei der Behandlung chronischer Zustände nach der Borreliose versagt, müssen neue Bewältigungsstrategien angewandt werden. Fast 40 % der Patienten mit Post-Lyme-Borreliose-Syndrom zeigen eine Besserung durch ein Placebo. Die betroffenen Patienten reihen sich ein in die Millionen von Menschen, die an chronischer Müdigkeit und Schmerzen unbestimmter Ursache leiden.
Depressive Störungen sollten nach den üblichen Standards behandelt werden, anhaltende Schmerzen nach einem multidisziplinären Ansatz, der der Behandlung von Fibromyalgie ähnelt. Dieser Ansatz umfasst Medikamentenkombinationen (Schmerzmittel, Antidepressiva), Verhaltenstherapien, Physiotherapie und Akupunktur.
Techniken der Neuromodulation durch spinale Stimulation, die zur Behandlung komplexer chronischer Schmerzsyndrome entwickelt wurden, können die Schmerzen von Patienten mit chronischer Lyme-Arthritis, die gegen herkömmliche Therapien resistent sind, verringern. Parallel dazu werden Impfstoffe entwickelt.
Das Internet bietet zahlreiche alternative Behandlungsmöglichkeiten. Ihre Wirksamkeit ist jedoch nicht belegt, und einige bergen das Risiko von Nebenwirkungen. Zu diesen Behandlungen gehören :
- Längere, intermittierende oder wiederholte Antibiotikatherapie ohne Wirksamkeitsnachweis.
- Hyperbare Medizin.
- Strahlen- oder energiebasierte Therapien, die zu den Pseudowissenschaften gehören.
- Therapien, die auf Ernährung basieren.
- Chelat-Therapie mit Schwermetallen.
- Pyrotherapie.
- Verschiedene Medikamente: Immunglobuline, Hormone, Bienengift.
Diese Ansätze sind nicht wissenschaftlich validiert. Sie werden von Medizinern aufgrund mangelnder Wirksamkeitsnachweise und potenzieller Risiken für die Patienten nicht empfohlen.
Wie kann man einer Ansteckung vorbeugen?
Die Prävention der Lyme-Krankheit beruht auf Vorsichtsmaßnahmen in Risikogebieten. Tragen Sie an Beinen, Armen und Hals bedeckende Kleidung und verwenden Sie bei Spaziergängen oder Arbeiten im Wald Repellents. Untersuchen Sie sich nach jedem Ausflug gründlich auf Zecken und entfernen Sie diese schnell. Führen Sie die Entfernung so schnell wie möglich mit einer Pinzette durch, indem Sie die Zecke so nah wie möglich an der Haut fassen, ohne den Kopf zu vergessen, und desinfizieren Sie den Bereich anschließend.
Experten raten davon ab, bei der Entfernung der Zecke Äther zu verwenden. Für Haustiere (Katzen, Hunde, Pferde) empfehlen die Empfehlungen die Verwendung von Zeckenpulver, um die Tiere und ihre Umgebung zu behandeln.
Bei einem Zeckenstich ist eine prophylaktische Antibiotikatherapie in der Regel nicht erforderlich, außer bei schwangeren Frauen, bei denen das Risiko einer Übertragung der Infektion auf den Fötus weiterhin besteht.
Ein in den USA entwickelter Impfstoff, der inzwischen vom Markt genommen wurde, richtete sich nur gegen Borrelia burgdorferi, eine spezifische Spezies, die in Europa nicht vorherrschend ist. Die Primärprävention ist aufgrund der Vielfalt der tierischen Reservoirs schwierig. In den USA wird die Reduzierung des Bestandes an Weißwedelhirschen als Mittel zur Eindämmung der menschlichen Krankheit diskutiert.
Bei Gärten kann die Pflege von belebten Bereichen durch das Mähen von hohem Gras und das Entfernen von Laub die Häufigkeit von Zecken reduzieren. Eine Pufferzone zwischen Waldgebieten und Spielplätzen kann ebenfalls wirksam sein.
Bei Haustieren ist die Verwendung von Zeckenhalsbändern und die regelmäßige Kontrolle nach Waldausflügen entscheidend. Bei einem Zeckenstich sollten Sie die Zecke schnell entfernen, die Wunde desinfizieren und auf das Auftreten von Symptomen wie Erythema migrans achten.
Derzeit ist kein Impfstoff für den Menschen gegen die Lyme-Krankheit verfügbar. Es gibt jedoch tierärztliche Impfstoffe für Hunde. Sie basieren auf dem gesamten abgetöteten Bakterium oder auf Proteinuntereinheiten.
Einige epidemiologische Daten
Die Lyme-Krankheit ist eine Infektion, die durch das Bakterium Borrelia burgdorferi verursacht und von infizierten Zecken auf den Menschen übertragen wird. Sie kommt auf allen Kontinenten vor, überwiegt jedoch in den gemäßigten Zonen der nördlichen Hemisphäre. Die am stärksten betroffenen Gebiete liegen zwischen einem Breitengrad von 35° Nord und 60° Nord, hauptsächlich in Europa und Nordamerika.
Die Inzidenz der Lyme-Borreliose nimmt zu, wobei es je nach Region und Land Unterschiede gibt. In den USA werden jedes Jahr fast 30.000 Fälle gemeldet. Studien gehen davon aus, dass die tatsächliche Zahl der diagnostizierten Fälle bis zu 300 000 betragen könnte. In Europa, insbesondere in Slowenien und Österreich, steigt die Inzidenz mit über 100 Fällen pro 100.000 Einwohner ebenfalls an.
In Frankreich wurde die jährliche Inzidenz der Lyme-Borreliose im Jahr 2020 auf 91 Fälle pro 100 000 Einwohner geschätzt. Diese Inzidenz schwankt jedoch je nach Region erheblich. Die Prävalenz ist im Nordosten und in der Mitte des Landes am höchsten.
Die globale Erwärmung erhöht die Prävalenz der Krankheit. Sie beeinflusst die Verbreitung und die Dichte infizierter Zecken. Menschliche Aktivitäten wie die Entwässerung von Feuchtgebieten tragen ebenfalls zur Ausbreitung der Krankheit bei. Die Fragmentierung der Wälder stört die natürlichen Ökosysteme und fördert die Ausbreitung.
Die Früherkennung der Lyme-Borreliose ist für eine wirksame Behandlung unerlässlich. Die Standardbehandlung besteht aus Antibiotika, aber in einigen Fällen können anhaltende Symptome eine längere Therapie erforderlich machen.
Die Kontroverse um die Diagnose und Behandlung der Lyme-Borreliose besteht weiterhin, wobei Patientenverbände und wissenschaftliche Gesellschaften unterschiedliche Meinungen vertreten. Es sind weitere Forschungsarbeiten erforderlich, um die Übertragungsmechanismen der Krankheit besser zu verstehen und wirksamere Präventionsstrategien zu entwickeln.
Lyme-Borreliose: eine bakteriologische Waffe?
Borrelien, einschließlich derer, die mit der Lyme-Krankheit in Verbindung gebracht werden, sind nicht als potenzielle Erreger von Bioterrorismus gelistet. Im Jahr 2004 veröffentlichte Michael Carroll, ein Anwalt aus Long Island, ein Buch mit dem Titel Lab 257. In diesem Buch werden Verschwörungstheorien aufgestellt. Carroll behauptet, dass Erich Traub, ein nach Amerika geflohener Nazi-Wissenschaftler, in Fort Detrick gearbeitet habe. Dort forschte er an der Maul- und Klauenseuche und manipulierte Zecken auf der Insel Plum Island in der Nähe der Stadt Lyme. Carroll gibt jedoch zu, dass er keine Beweise für seine Behauptungen hat.
In Frankreich hat der umstrittene Infektiologe Christian Perronne 2016 diese Behauptungen weiterverbreitet. Er legte nahe, dass das US-Militär und die unter seinem Einfluss stehenden Wissenschaftler die explosionsartige Ausbreitung der Lyme-Borreliose vertuscht hätten. Dies stelle eine Verschwörungstheorie dar.
2019 veröffentlichte Kris Newby ein Buch mit dem Titel Bitten, the secret history of Lyme Disease and biological weapons (Bitten, die geheime Geschichte der Lyme-Krankheit und biologischer Waffen). Darin behauptet sie, Willy Burgdorfer, den Entdecker des Erregers der Lyme-Krankheit im Jahr 1982, interviewt zu haben. Burgdorfer soll behauptet haben, während des Kalten Krieges für die US-Armee an biologischen Waffen gearbeitet zu haben. Er habe Flöhe, Zecken und andere Arthropoden gezüchtet, um sie mit Krankheitserregern zu infizieren. Er soll angedeutet haben, dass ein solches Experiment außer Kontrolle geraten wäre und die Lyme-Epidemie in den USA ausgelöst hätte.
Allerdings hat niemand stichhaltige Beweise für diese Behauptung vorgelegt. Als Reaktion auf diese Veröffentlichungen schlug der republikanische Abgeordnete aus New Jersey, Chris Smith, einen Änderungsantrag vor. Dieser Änderungsantrag zielte darauf ab, diese Anschuldigungen zu untersuchen. Der Senat lehnte diesen Antrag ab. Das Plum Island Animal Disease Center (PIADC), das sich in der Nähe von Lyme befindet, bestreitet, dass es Forschung zur Lyme-Krankheit betreibt. Es bestreitet auch jegliche als geheim eingestufte Forschung.
Kampf gegen die Krankheit
Auf Betreiben von Patientenverbänden und Ärzten kündigte das Gesundheitsministerium im September 2016 die Umsetzung eines nationalen Plans zur Bekämpfung der Lyme-Borreliose und der von Zecken übertragenen Krankheiten an. Dieser Plan umfasst mehrere Bereiche:
- Aufstellung von Informations- und Warnschildern an Waldeingängen für Spaziergänger und Wanderer.
- Entwicklung einer mobilen Anwendung, mit der die Anwesenheit von Zecken gemeldet werden kann, ähnlich der bestehenden Anwendung für Moskitos.
- Verstärkte Informationsmaßnahmen für die breite Öffentlichkeit und Schulungen für Angehörige der Gesundheitsberufe.
- Bereitstellung eines standardisierten Befunds für Ärzte, in dem die für eine vollständige Diagnose erforderlichen Untersuchungen bei Personen mit verdächtigen Symptomen beschrieben werden.
- Erstellung eines nationalen Diagnose- und Pflegeprotokolls (PNDS), um eine standardisierte und erstattungsfähige Behandlung im gesamten Land zu gewährleisten.
- Eröffnung von spezialisierten Behandlungszentren im Jahr 2017, die auch der Schulung von Fachkräften gewidmet sind.
- Schaffung einer Kohorte von Patienten, die in diesen Zentren betreut werden, um die wissenschaftlichen Erkenntnisse über die Krankheit zu erweitern.
- Förderung von Forschungsarbeiten zur Diagnose durch das Institut Pasteur.
- Durchführung umfangreicher Forschungsarbeiten im Rahmen eines von der SPILF unterstützten Projekts. Dadurch soll ein besseres Verständnis der Gesamtheit der von Zecken übertragenen Krankheiten erreicht werden.
Der Plan sieht auch vor, die Möglichkeit der Aufnahme der Lyme-Borreliose in die Liste der Langzeiterkrankungen (ALD) zu prüfen, eine Forderung der Patientenverbände.
In diesem Zusammenhang bestehen die Ziele von Public Health France darin, die Lyme-Borreliose über das Sentinella-Netzwerk und das Nationale Referenzzentrum für Borrelien zu überwachen. Sie haben die Aufgabe, die Entwicklung des Wissens und der Wahrnehmung dieser Krankheit in der Bevölkerung zu verfolgen und ihre Prävention zu fördern. Zu diesem Zweck wurde eine dreistufige Organisation der Versorgung gemäß den Empfehlungen der Haute Autorité de Santé (Gesundheitsbehörde) eingeführt.