L’eczéma variqueux, souvent désigné par les termes médicaux de dermite de stase ou encore d’eczéma de stase, se définit comme une inflammation chronique de la peau. Typiquement localisée au niveau des membres inférieurs, cette affection dermatologique survient généralement en réponse à une insuffisance veineuse chronique. Cette dernière provoque une augmentation de la pression dans les veines des jambes, entravant le retour veineux et occasionnant des symptômes cutanés caractéristiques.
À l’ère de l’information où de nombreuses solutions de traitement sont disponibles en ligne, il est crucial de démêler le vrai du faux et de fournir des données éprouvées scientifiquement. Dans cette optique, l’objectif de cet article est de délivrer un aperçu exhaustif et actualisé sur les différentes stratégies de prise en charge de l’eczéma variqueux, tout en mettant un accent particulier sur des études de cas et des évidences scientifiques récentes.
Qu’est-ce que l’eczéma variqueux ?
L’eczéma variqueux, également reconnu sous le nom de dermite de stase, représente une dermatite inflammatoire chronique spécifique associée à des troubles de la circulation veineuse des membres inférieurs. Cette pathologie dermatologique est étroitement liée à l’insuffisance veineuse chronique, une condition où les veines peinent à acheminer le sang vers le cœur, engendrant une stagnation sanguine et une pression accrue dans les vaisseaux des jambes. La peau, soumise à cette pression constante, réagit par une inflammation qui se manifeste sous forme d’eczéma.
Selon les données cliniques, l’eczéma variqueux touche principalement les adultes âgés, avec une prévalence plus élevée observée chez les personnes ayant des antécédents de varices ou de thrombophlébite. Des études scientifiques, notamment celles publiées dans des revues dermatologiques spécialisées, soulignent le lien entre l’inflammation chronique des veines et le développement de cette forme d’eczéma. Ces recherches mettent en lumière l’importance de la prise en charge de l’insuffisance veineuse pour prévenir ou traiter la dermite de stase.
Cliniquement, l’eczéma variqueux se caractérise par une peau rouge, chaude, souvent accompagnée de démangeaisons intenses, d’épaississement cutané et parfois de suintements. Il est généralement observé autour des chevilles ou sur le bas des jambes et peut être diagnostiqué par un professionnel de santé à travers un examen physique et, si nécessaire, à l’aide de tests complémentaires tels que l’échographie Doppler pour évaluer la circulation veineuse.
Il est essentiel d’identifier précocement les symptômes pour éviter les complications telles que l’ulcère variqueux, qui représente une forme avancée de la maladie. Le traitement de l’eczéma variqueux repose sur plusieurs piliers : amélioration de la circulation sanguine, soins dermatologiques appropriés et contrôle de l’inflammation et des démangeaisons.
Quels sont les symptômes de l’eczéma variqueux ?
L’eczéma variqueux, que l’on désigne souvent dans le milieu médical sous le terme de dermite de stase, se manifeste par une gamme spécifique de symptômes. Ces signes cliniques sont essentiels à identifier pour un diagnostic et un traitement précoces. Parmi les symptômes les plus fréquemment rapportés, on retrouve :
- Rougeur de la peau : Des zones de peau rougeâtre, particulièrement autour des chevilles et des mollets, peuvent indiquer une inflammation liée à la stase veineuse.
- Démangeaisons : C’est souvent le premier symptôme remarqué par les patients. Ces démangeaisons, parfois intenses, sont provoquées par l’irritation et l’inflammation de la peau.
- Peau sèche et squameuse : La peau peut devenir sèche et présenter des squames, semblables à de petites écailles.
- Épaississement de la peau : Au fil du temps, la peau peut s’épaissir et durcir, un phénomène connu sous le nom de lipodermatosclérose.
- Écoulements ou suintements : Dans les cas sévères, la peau peut suinter et former des croûtes.
- Douleur : Une douleur peut accompagner les autres symptômes, surtout lors des mouvements.
- Varices : Des veines visiblement dilatées et tortueuses sont souvent associées à l’eczéma variqueux.
- Changement de couleur de la peau : Une pigmentation brune ou une coloration rougeâtre peut être observée, résultant de l’écoulement de sang hors des veines affectées et dans la peau.
Il est important pour les patients de reconnaître ces symptômes et de consulter rapidement un médecin ou un dermatologue, car l’eczéma variqueux peut conduire à des complications plus sérieuses, telles que les ulcères veineux, si la condition n’est pas traitée adéquatement.
Quelles sont les causes de l’eczéma variqueux ?
L’eczéma variqueux, communément associé à la dermite de stase, trouve son origine dans une anomalie du système veineux des membres inférieurs. Commençons par comprendre le mécanisme veineux : les veines des jambes sont équipées de valves dont la fonction est de favoriser le retour du sang vers le cœur. Avec l’âge ou à cause de facteurs de risque spécifiques, ces valves peuvent perdre en efficacité. Cette insuffisance valvulaire peut conduire à une fuite de liquide et de sang, qui s’accumule alors dans le bas de la jambe, créant un état connu sous le nom d’insuffisance veineuse.
Au fil du temps, en l’absence de traitement approprié, cette insuffisance veineuse peut évoluer en dermatite de stase veineuse. Dans cette condition, la peau s’irrite et commence à se dégrader en réponse à l’accumulation de fluide sous-cutané.
Plusieurs facteurs de risque ont été identifiés, notamment :
- Le sexe féminin : Les femmes sont plus susceptibles de développer cette condition, particulièrement en raison des fluctuations hormonales liées à la grossesse et à la ménopause.
- La grossesse : Elle exerce une pression supplémentaire sur les veines des jambes et peut contribuer à l’insuffisance veineuse.
- L’obésité : Le surpoids augmente la pression dans les veines des jambes, aggravant le risque d’insuffisance veineuse.
- L’âge avancé : Avec le temps, les valves veineuses peuvent se détériorer naturellement.
- Des antécédents de thrombose veineuse profonde (TVP) : La TVP peut endommager les valves veineuses et mener à l’insuffisance veineuse.
- La sédentarité : Le manque de mouvement peut empêcher une bonne circulation sanguine dans les jambes.
- L’insuffisance cardiaque congestive : Cette condition peut également contribuer à l’insuffisance veineuse.
- Une histoire chirurgicale veineuse ou une blessure profonde à la jambe : Toute intervention ou traumatisme peut altérer la fonction veineuse.
- La maladie rénale : Elle peut interférer avec l’équilibre des fluides dans le corps et influencer la santé veineuse.
- L’hypertension chronique non contrôlée : Cela peut affaiblir les valves veineuses et entraîner une dermatite de stase.
Comment prévenir la dermite de stase ?
L’eczéma variqueux est une affection cutanée chronique, mais grâce à un plan de traitement adéquat et des soins personnels rigoureux, il est possible de contrôler la dermite de stase et d’éviter son aggravation. Voici des pratiques recommandées par les dermatologues (1) pour prévenir la dermite de stase :
- Surélevez vos jambes au-dessus du niveau du cœur : il est conseillé de le faire plusieurs fois dans la journée, idéalement pendant 15 minutes toutes les deux heures et pendant le sommeil, en utilisant des coussins par exemple. Cette position favorise la circulation sanguine.
- Prenez des pauses actives : si votre activité vous oblige à rester assis ou debout longtemps, faites une pause chaque heure et marchez rapidement pendant 10 minutes pour stimuler la circulation.
- Pratiquez une activité physique régulière : l’exercice peut améliorer votre circulation et renforcer vos muscles du mollet. La marche est particulièrement bénéfique. N’hésitez pas à demander conseil à votre dermatologue pour adapter l’intensité et la fréquence de l’exercice à votre condition.
- Portez des vêtements en coton amples : les tissus serrés, comme le polyester ou la laine, peuvent irriter la peau atteinte de dermite de stase et déclencher une exacerbation de la maladie.
- Utilisez des vêtements compressifs si recommandés : ils peuvent améliorer la circulation dans les jambes, prévenir les ulcères et réduire le risque de récidive. Si l’utilisation de chaussettes de compression médicale vous est difficile ou inconfortable, discutez-en avec votre dermatologue qui pourra vous donner des astuces ou vous orienter vers une thérapie physique.
- Évitez de blesser ou d’irriter la zone affectée : les peaux atteintes par la dermite de stase sont très sensibles. Évitez le contact avec des irritants potentiels comme les poils d’animaux, les produits chimiques de nettoyage, les parfums et optez pour des produits de soin sans parfum.
- Hydratez votre peau régulièrement : l’utilisation d’une crème hydratante sans parfum ou de gelée de pétrole sur la peau encore humide après le bain peut prévenir la sécheresse cutanée et les irritations.
- Prêtez attention lors de votre bain : utilisez des nettoyants doux sans parfum et évitez les serviettes rêches ou les éponges qui peuvent irriter la peau.
- Maintenez un poids santé : cela peut réduire l’enflure et améliorer votre santé globale.
- Hydratez-vous suffisamment : boire environ 8 verres d’eau par jour peut favoriser la circulation et diminuer l’enflure.
- Limitez votre consommation de sel : une consommation excessive de sel peut affecter la circulation sanguine.
- Respectez vos rendez-vous chez le dermatologue : la gestion de la dermite de stase est un processus continu qui peut nécessiter du temps pour trouver les méthodes les plus efficaces de traitement et de prévention.
Comment traiter l’eczéma variqueux ?
Le traitement de l’eczéma variqueux nécessite une approche globale qui prend en compte à la fois la gestion des symptômes et le traitement de la cause sous-jacente, c’est-à-dire l’insuffisance veineuse chronique. Voici les étapes et conseils clés pour un traitement efficace :
- Utilisation de bas de compression : Les bas de contention en pharmacie sont souvent le premier traitement recommandé pour réduire l’enflure et améliorer la circulation sanguine. Ils doivent être portés comme prescrit par un professionnel de santé.
- Soins de la peau : Une bonne hygiène et l’hydratation de la peau avec des crèmes émollientes ou des pommades à base de stéroïdes peuvent aider à réduire l’inflammation et à prévenir les infections.
- Contrôle des démangeaisons et de l’inflammation : Les crèmes topiques corticostéroïdes peuvent être prescrites pour contrôler ces symptômes. Pour les démangeaisons sévères, des antihistaminiques oraux peuvent être recommandés.
- Surélévation des jambes : Surélever les jambes plusieurs fois par jour aide à réduire l’œdème et à améliorer le retour veineux.
- Exercice physique : L’activité physique, en particulier la marche, peut favoriser la circulation et la santé des veines.
- Hydratation et nutrition : Une hydratation adéquate et une alimentation équilibrée, pauvre en sel, peuvent contribuer à réduire la rétention d’eau.
- Traitements médicaux : Les procédures comme la sclérothérapie, les interventions au laser ou la chirurgie peuvent être envisagées pour traiter les varices sous-jacentes.
- Gestion des facteurs de risque : Il est important de gérer les facteurs de risque tels que l’obésité, la sédentarité et l’hypertension artérielle pour prévenir l’aggravation de l’insuffisance veineuse.
- Suivi régulier : Un suivi dermatologique régulier permet d’ajuster le traitement si nécessaire et de surveiller l’évolution de la maladie.
- Éducation du patient : Le patient doit être informé sur sa maladie pour qu’il puisse reconnaître les signes d’aggravation et les mesures à prendre en cas de complications, comme une infection.
Il est essentiel de consulter un professionnel de la santé pour obtenir un diagnostic précis et un plan de traitement personnalisé. L’autogestion éclairée et la coopération avec les professionnels de santé sont des aspects cruciaux du traitement de l’eczéma variqueux.
Comment prendre soin de sa peau en cas de dermite de stase ?
Prendre soin de sa peau lorsqu’on est atteint de dermite de stase est essentiel pour prévenir les complications et améliorer la qualité de vie. Voici des recommandations basées sur des pratiques éprouvées et des études cliniques :
- Hydratation de la peau : Utilisez des hydratants sans parfum comme la vaseline ou des crèmes émollientes pour maintenir l’hydratation cutanée. L’application doit se faire sur une peau légèrement humide, idéalement après le bain ou la douche, pour piéger l’humidité dans la peau.
- Nettoyage doux : Optez pour des nettoyants doux et sans savon. Les produits nettoyants agressifs peuvent dessécher la peau et aggraver les démangeaisons.
- Protection contre les blessures : Évitez les coupures et les contusions en portant des vêtements protecteurs et en étant vigilant lors d’activités quotidiennes. La peau affectée par la dermite de stase est fragile et susceptible aux infections.
- Gestion des démangeaisons : Pour réduire les démangeaisons, appliquez des compresses froides et évitez de gratter les zones affectées. L’utilisation de crèmes à la calamine ou d’antihistaminiques peut être bénéfique, selon l’avis d’un professionnel de santé.
- Utilisation de vêtements appropriés : Privilégiez des vêtements en coton doux et évitez les tissus rugueux ou serrés qui peuvent frotter contre la peau et causer de l’irritation.
- Contrôle de l’environnement : Gardez votre environnement frais et bien humidifié pour prévenir le dessèchement de la peau.
- Compression : Les vêtements de compression médicale, comme les bas ou les chaussettes de compression, peuvent être prescrits pour favoriser la circulation sanguine. Assurez-vous qu’ils soient bien ajustés par un professionnel.
- Activité physique : L’exercice régulier, en particulier la marche, favorise la circulation sanguine et peut aider à prévenir les symptômes de la dermite de stase.
- Éviter les irritants : Éliminez ou minimisez l’exposition à des irritants potentiels comme les parfums, les teintures et certains produits de nettoyage.
- Alimentation et hydratation : Une bonne alimentation et une hydratation adéquate sont cruciales. L’eau aide à maintenir la peau hydratée de l’intérieur, tandis qu’une alimentation pauvre en sel peut réduire l’enflure.
- Consultation médicale : Un suivi régulier avec un dermatologue ou un spécialiste en phlébologie est nécessaire pour adapter les soins et prévenir les complications.
FAQ
Q : Qu’est-ce que l’eczéma variqueux ? R : L’eczéma variqueux, également connu sous le nom de dermite de stase, est une affection cutanée liée à une mauvaise circulation sanguine, souvent dans les jambes. Cela provoque des démangeaisons, de l’inflammation et des changements dans la coloration de la peau.
Q : Qui est le plus susceptible de développer de l’eczéma variqueux ?
R : Les personnes d’âge moyen ou plus âgées, particulièrement les femmes, sont plus sujettes à cette condition. Les facteurs de risque incluent l’obésité, la grossesse, la sédentarité, l’insuffisance cardiaque, des antécédents de thrombose veineuse profonde (TVP) ou de chirurgie des veines des jambes.
Q : Quels sont les symptômes de l’eczéma variqueux ?
R : Les symptômes incluent des démangeaisons, des rougeurs, de la sécheresse, des squames sur la peau, et parfois une douleur. Si non traité, il peut y avoir suintement, formation de croûtes et ulcérations.
Q : Comment diagnostique-t-on l’eczéma variqueux ?
R : Le diagnostic se fait généralement par un examen physique approfondi et peut être complété par des tests comme un doppler veineux pour évaluer la circulation sanguine dans les jambes.
Q : Quelles sont les complications possibles de l’eczéma variqueux ?
R : Sans traitement approprié, il peut mener à des infections cutanées, des ulcères veineux et une douleur chronique.
Q : Comment traite-t-on l’eczéma variqueux ?
R : Le traitement inclut des mesures pour améliorer la circulation, telles que l’élévation des jambes et le port de bas de compression, ainsi que des soins de la peau avec des crèmes hydratantes et des stéroïdes topiques pour réduire l’inflammation.
Q : Peut-on prévenir l’eczéma variqueux ?
R : Oui, en maintenant un mode de vie sain pour éviter les facteurs de risque tels que l’obésité et en gérant toute condition sous-jacente qui affecte la circulation sanguine.
Q : L’eczéma variqueux peut-il guérir complètement ?
R : Bien qu’il puisse être géré avec succès, l’eczéma variqueux est souvent une condition chronique. Un suivi régulier et un traitement continu sont généralement nécessaires.
Q : L’exercice est-il recommandé pour les personnes souffrant d’eczéma variqueux ?
R : Oui, l’exercice régulier, en particulier la marche, peut aider à améliorer la circulation et réduire les symptômes.
Q : Que dois-je faire si je pense avoir de l’eczéma variqueux ?
R : Consultez un professionnel de la santé, tel qu’un dermatologue ou un phlébologue, pour un diagnostic et un plan de traitement approprié.
Sources :
- (1) https://www.aad.org/public/diseases/eczema/types/stasis-dermatitis/self-care
- https://nationaleczema.org/eczema/types-of-eczema/stasis-dermatitis/
- https://www.aad.org/public/diseases/eczema/types/stasis-dermatitis
- https://jamanetwork.com/journals/jamadermatology/fullarticle/2785017
- https://pubmed.ncbi.nlm.nih.gov/27179983/
- https://pubmed.ncbi.nlm.nih.gov/32205126/



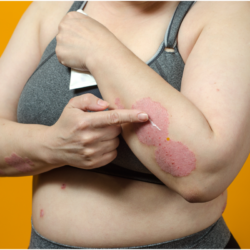
dernièrement j’ai fait une grosse chute en butant dans un trottoir plus haut que les autres pensant à une chute banale j’ai tardé à montrer à mon médecin une radio à montré 2 os arrachés dont un porteur et 1 oedeme donc port de chaussette de contention et dés l’ors apparition d’un eczema dois-je stopper le port de cette chaussette de contention ??? Je deviens folle avec ces démangeaisons !!!
Madame Renaud bonjour
Il semble que vous soyez confrontée à une réaction cutanée liée au port de chaussettes de contention, ce qui est assez fréquent, notamment en cas d’eczéma variqueux ou de peau sensible. Voici quelques éléments à considérer :
Réaction allergique ou irritation ?
Les démangeaisons et l’apparition d’un eczéma peuvent être dues à plusieurs facteurs :
Sensibilité au matériau des chaussettes : Certains matériaux synthétiques ou teintures peuvent irriter la peau.
Effet occlusif : La compression prolongée peut exacerber l’inflammation et perturber la barrière cutanée, favorisant l’apparition de l’eczéma.
Que faire dans ce cas ?
Consultez votre médecin ou dermatologue rapidement :
Il est crucial de déterminer si la réaction est une simple irritation ou un eczéma de contact allergique. Le professionnel pourra également évaluer si l’utilisation des chaussettes de contention doit être interrompue temporairement ou ajustée (par exemple, en changeant de type ou de marque).
Adoptez des soins cutanés adaptés :
Hydratez régulièrement la peau avec une crème émolliente sans parfum pour restaurer la barrière cutanée.
Évitez les produits irritants comme les savons agressifs ou les crèmes parfumées.
Utilisation temporaire de traitements topiques :
En fonction de la gravité de l’eczéma, le médecin pourrait prescrire une crème à base de corticostéroïdes pour calmer l’inflammation.
Alternatives possibles :
Si les chaussettes actuelles sont en cause, il existe des modèles hypoallergéniques ou en coton, qui pourraient réduire les risques d’irritation.
Précautions supplémentaires
Lavez soigneusement vos chaussettes de contention avant de les porter pour la première fois afin d’éliminer d’éventuels résidus chimiques.
Évitez de gratter les zones affectées, même si cela est difficile, car cela pourrait aggraver l’eczéma.
Il est donc important de ne pas interrompre le traitement de compression sans avis médical, car il joue un rôle clé dans la gestion de l’insuffisance veineuse. Cependant, des ajustements sont possibles pour soulager vos démangeaisons et protéger votre peau.
À bientôt chez Soin & Nature
Bonjour et merci pour ce super Blog santé sur l’Eczéma.
Je suis un lecteur régulier depuis de nombreuses semaines et j’apprécie la qualité des articles de votre blog.
Merci et à bientôt sur d’autres articles.
Marie-Laure