Le GLP‑1 (glucagon‑like peptide‑1) est surtout connu pour son rôle dans le diabète de type 2 et l’obésité. Cependant, des travaux récents montrent que le GLP‑1 peau pourrait aussi intéresser la dermatologie, grâce à ses effets anti‑inflammatoires et métaboliques. Dans cet article, vous allez voir comment les agonistes du GLP‑1, comme l’Ozempic, peuvent modifier certaines maladies de peau, tout en restant des traitements d’abord métaboliques.
Le rôle du GLP-1 en dermatologie
Le GLP‑1 est une hormone incrétine. Elle aide à réguler la glycémie et à favoriser la perte de poids chez les personnes atteintes de diabète de type 2 ou d’obésité. Cependant, les chercheurs ont aussi découvert que le GLP‑1 agit comme un anti‑inflammatoire dans plusieurs tissus, dont la peau.
En effet, les agonistes du GLP‑1 peuvent réduire la production de cytokines pro‑inflammatoires comme le TNF‑α, l’IL‑17, l’IL‑23 et l’IL‑22. Ces molécules jouent un rôle central dans l’inflammation cutanée que l’on observe dans le psoriasis ou l’hidradénite suppurée. De plus, le GLP‑1 favorise la migration des kératinocytes via la voie PI3K/Akt. Ce mécanisme soutient la cicatrisation des plaies et la réparation de la barrière cutanée.
Ainsi, les agonistes du GLP‑1 représentent une piste intéressante pour certaines dermatoses difficiles à contrôler. Toutefois, en pratique, ils restent prescrits pour leurs indications métaboliques. Les bénéfices cutanés sont aujourd’hui considérés comme des effets supplémentaires.
Une nouveau option pour le Psoriasis ?
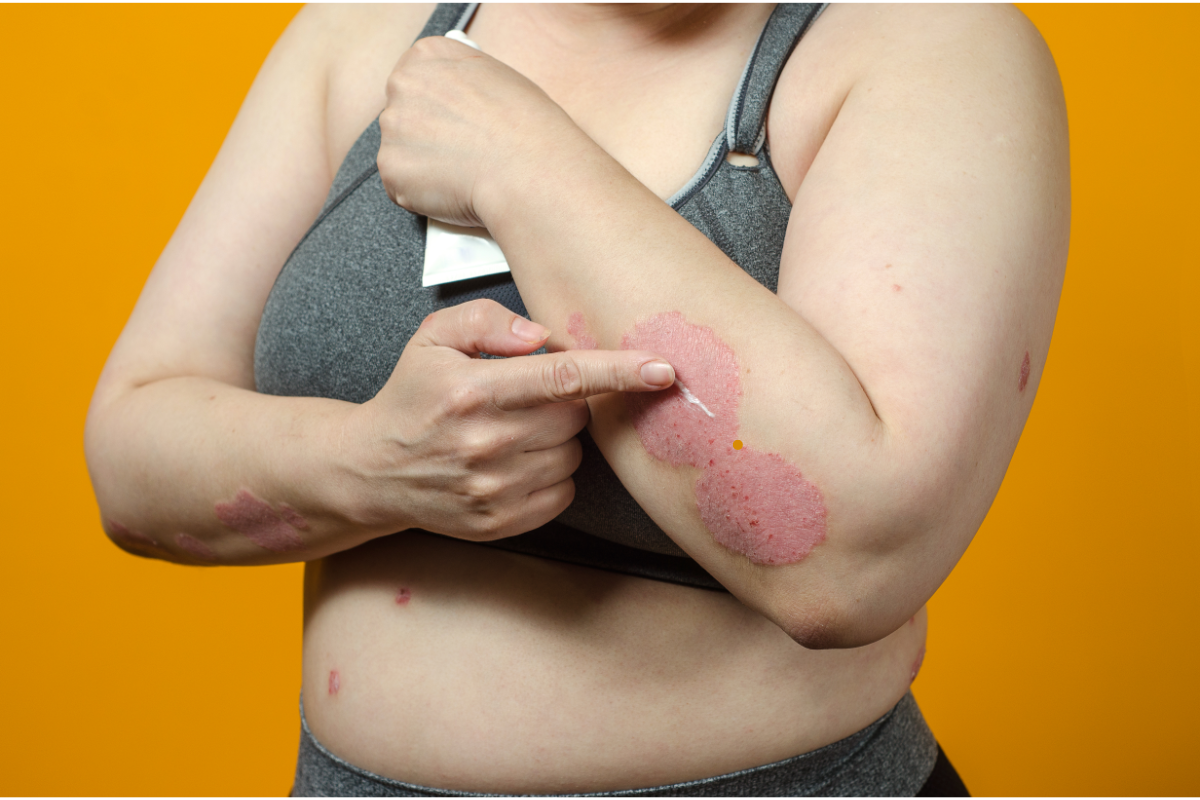
Le psoriasis est une maladie auto‑immune chronique. Elle se traduit par une multiplication rapide des cellules de la peau et par des plaques rouges couvertes de squames. Les traitements classiques reposent sur les dermocorticoïdes, les dérivés de la vitamine D, la photothérapie ou les biothérapies.
Des études et séries de cas montrent que certains patients atteints de psoriasis, traités par agonistes du GLP‑1 pour leur diabète ou leur obésité, ont vu leurs lésions s’améliorer. Par conséquent, plusieurs équipes ont observé une baisse nette du score PASI (Psoriasis Area and Severity Index) après quelques semaines de traitement.
Par exemple, un patient présentant des plaques psoriasiques résistantes aux traitements topiques et à la photothérapie a obtenu une amélioration rapide de son PASI sous agoniste du GLP‑1. Cette réponse semble liée au blocage de la voie IL‑23/Th‑17, très active dans cette maladie.
Cependant, ces résultats restent préliminaires et concernent surtout des patients déjà éligibles au GLP‑1 pour des raisons métaboliques. Le GLP‑1 peau ne remplace donc pas les traitements validés du psoriasis. Il pourrait, à terme, devenir un adjuvant sous contrôle dermatologique.
Hidradénite suppurée : l’Inflammation et Poids
L’hidradénite suppurée (HS), ou maladie de Verneuil, est une maladie inflammatoire chronique. Elle touche surtout les zones de plis comme les aisselles, l’aine ou les régions sous‑mammaires. Elle se manifeste par des nodules douloureux, des abcès et parfois des fistules. La qualité de vie en est souvent fortement impactée.
Cette maladie est souvent associée à l’obésité et au syndrome métabolique. C’est pourquoi le GLP‑1 intéresse particulièrement les équipes de recherche. En effet, il agit à la fois sur la perte de poids et sur l’inflammation générale. Des travaux rapportent une amélioration des symptômes chez certains patients traités par agonistes du GLP‑1. On observe alors une baisse de la douleur, de la fréquence des poussées et une amélioration du score Physician Global Assessment (PGA) après quelques semaines.
Le traitement par GLP‑1 cible notamment la voie IL‑17, souvent très active dans l’HS, tout en améliorant le profil métabolique et pondéral. Toutefois, il s’agit d’un traitement adjuvant, réservé aux patients ayant déjà une indication métabolique et toujours suivi par un spécialiste.
Traitement de la maladie de Hailey-Hailey
La maladie de Hailey‑Hailey (HHD) est une maladie génétique rare de la peau. Elle se manifeste par des vésicules, des érosions et des lésions douloureuses dans les zones de frottement. Les traitements classiques (dermocorticoïdes, antibiotiques locaux ou généraux, mesures d’hygiène) donnent parfois des résultats incomplets.
Un cas clinique récent a décrit une amélioration marquée des symptômes chez une patiente traitée par un agoniste du GLP‑1 en complément de sa prise en charge habituelle. Les auteurs suggèrent que la modulation de cytokines comme l’IL‑17 pourrait expliquer cette réponse.
Néanmoins, il s’agit d’un cas isolé. Cette observation ouvre une piste, mais elle ne permet pas encore de définir une place claire du GLP‑1 dans la HHD. Pour l’instant, le GLP‑1 reste une option expérimentale dans cette maladie, à envisager uniquement en milieu spécialisé et en seconde intention
L’Acanthosis nigricans : agir via le métabolisme
L’acanthosis nigricans (AN) se manifeste par un épaississement et un assombrissement de la peau. On la voit surtout au niveau du cou, des aisselles ou des plis. Elle est fréquemment liée à l’insulinorésistance, au surpoids et au diabète de type 2.
Le traitement repose d’abord sur la correction de l’insulinorésistance : alimentation équilibrée, activité physique, gestion du poids et prise en charge d’un éventuel diabète. Dans ce contexte, les agonistes du GLP‑1 peuvent améliorer la sensibilité à l’insuline, la perte de poids et l’inflammation générale. Grâce à ces effets combinés, certains patients voient la texture et la couleur de leur peau s’améliorer progressivement.
Un cas publié décrit une patiente avec acanthosis nigricans réfractaire, chez qui un traitement par agoniste du GLP‑1, associé à la prise en charge du diabète, a entraîné une amélioration notable de l’aspect cutané. Cette évolution s’explique probablement par la baisse de la glycémie, de l’insulinorésistance et de l’inflammation systémique.
Un avenir prometteur pour les thérapies GLP-1
Les données actuelles suggèrent que les agonistes du GLP‑1 offrent une voie thérapeutique prometteuse dans certaines maladies de peau : psoriasis, hidradénite suppurée, maladie de Hailey‑Hailey et acanthosis nigricans. Cependant, les études restent limitées, souvent sous forme de petites séries ou de cas cliniques. Elles ne permettent donc pas encore d’intégrer ces médicaments comme standards en dermatologie.
Cette nouvelle approche GLP‑1 peau pourrait néanmoins offrir un soulagement à certains patients souffrant de dermatoses inflammatoires chroniques, surtout lorsqu’ils présentent aussi un diabète ou une obésité et que les traitements actuels sont insuffisants. Des essais cliniques plus larges, avec un suivi à long terme, restent indispensables pour mieux définir l’efficacité, la sécurité et la place exacte du GLP‑1 en dermatologie médicale.
Sources
- The Use of GLP-1 Agonists in the Management of Cutaneous Disease J Clin Aesthet Dermatol. 2024
- Barry R, Murray G, Hellen R, et al. Liraglutide, a GLP-1 agonist, as a new adjunct treatment in Hailey-Hailey disease, a case report. Clin Exp Dermatol. 2024
- Chen P, Lin L, Xu X, et al. Liraglutide improved inflammation via mediating IL-23/Th-17 pathway in obese diabetic mice with psoriasiform skin. J Dermatol Treat. 2021
- Humphrey CD, Lawrence AC. Implications of ozempic and other semaglutide medications for facial plastic surgeons. Facial Plast Surg. 2023