L’allaitement est un cadeau précieux que chaque maman devrait pouvoir offrir à son bébé lorsqu’elle le souhaite et que sa santé le permet. C’est un geste naturel, généreux, qui place le nouveau‑né au plus près de sa mère et lui permet de découvrir la vie dans un cocon de douceur et de sécurité.
Allaitement : un projet qui se prépare
Certaines femmes ne peuvent pas allaiter pour des raisons physiologiques (malformations mammaires, troubles hormonaux, chirurgie, traitements) ou à cause de contraintes professionnelles importantes. Dans ces situations, le non‑allaitement n’est pas un échec, mais un choix ou une adaptation nécessaire.
Pour les autres, les premiers jours d’allaitement sont souvent décisifs. Ils peuvent être intenses, fatigants, parfois douloureux, et donner envie de renoncer pour se tourner vers le lait artificiel. Garder en tête que le démarrage est une phase d’apprentissage aide à ne pas baisser les bras trop vite.
Faites‑vous confiance et faites confiance à la nature. Certaines mères vivent l’allaitement de façon très instinctive ; d’autres rencontrent des difficultés (douleurs, crevasses, position du bébé) et ont besoin d’accompagnement. Le soutien de professionnels à l’écoute, de la maternité, de la PMI, d’une sage‑femme ou d’une consultante en lactation fait souvent toute la différence.
L’objectif de cet article est de rappeler les bienfaits de l’allaitement sur le bébé, mais aussi sur la maman, et de donner quelques repères autour de l’hyperlactation.
Les bienfaits de l’allaitement pour le bébé
1. Une protection immunitaire unique
À chaque contact avec des virus ou des bactéries, le système immunitaire maternel fabrique des anticorps qui passent ensuite dans le lait. Le bébé reçoit ainsi une protection ciblée contre une partie des germes de l’environnement familial.
Les premiers jours, il reçoit surtout le colostrum, ce « premier lait » jaune et épais, extrêmement riche en protéines, en anticorps (IgA notamment), en facteurs immunitaires et en facteurs de croissance. Cette sécrétion prépare son intestin, soutient ses défenses et diminue le risque de :
- infections ORL et respiratoires (otites, bronchites, bronchiolites) ;
- infections digestives (diarrhées, gastro‑entérites) ;
- certaines allergies et intolérances ;
- syndrome de mort subite du nourrisson (dans le cadre d’une prise en charge globale de prévention).
2. Un lait vivant, qui s’adapte à ses besoins
Le lait maternel n’est pas une formule figée. Sa composition évolue au fil des semaines et même au cours d’une tétée pour suivre les besoins du bébé :
- les 3 premiers jours : le colostrum apporte immunoglobulines, enzymes, ferments lactiques et nutriments très concentrés ;
- les 2 semaines suivantes : le lait dit « de transition » est plus pauvre en lactose, adapté à l’activité encore limitée du nourrisson ;
- ensuite : le lait devient plus riche en lipides et en énergie pour accompagner la croissance, l’éveil et la prise de poids.
Pendant chaque tétée, le lait du début (plus aqueux) désaltère, puis le lait de fin de tétée, plus riche en graisses, rassasie. L’organisme maternel ajuste en permanence la composition en protéines, glucides, lipides, vitamines, minéraux et facteurs immunitaires en fonction de l’âge du bébé, de la fréquence des tétées et même des infections circulantes.
Aucun lait industriel ne peut reproduire totalement cette variabilité et cette adaptation dynamique.
3. Une meilleure assimilation et moins de troubles digestifs
Les protéines du lait maternel sont parfaitement adaptées au tube digestif du nourrisson. Elles se digèrent facilement, surchargent moins le foie et les reins encore immatures et contribuent à la mise en place d’une flore intestinale plus équilibrée.
Cette bonne tolérance limite la fréquence des coliques, des maux de ventre et des troubles du transit, y compris certaines constipations du nourrisson.
4. Un lien de proximité unique
L’allaitement est un moment privilégié de peau à peau, de chaleur, de regards et d’odeurs. Le bébé reconnaît le contact, la voix, l’odeur de sa mère et s’y apaise. Une maman qui allaite peut passer plusieurs heures par jour avec son bébé au sein les premiers mois, créant un lien de proximité et de sécurité très intense.
Ce temps imposé de « pause » favorise aussi une forme de ralentissement dans le quotidien, souvent bénéfique pour le duo mère‑enfant.
Allaitement et homéopathie : est‑ce compatible ?
L’homéopathie peut apporter un soutien naturel à certaines mamans allaitantes : stimulation de la production lactée, soulagement des engorgements, accompagnement des crevasses et des douleurs, gestion des émotions ou de la fatigue. Des remèdes comme Pulsatilla, Phytolacca decandra ou Graphites sont parfois proposés dans ce contexte.
Pour les bébés présentant des coliques, des souches comme Colocynthis, Chamomilla ou Magnesia phosphorica peuvent également être envisagées. L’idéal reste de se faire guider par un professionnel connaissant bien l’homéopathie (médecin, sage‑femme, pharmacien formé) pour adapter les choix et les dilutions à chaque situation.
Lait maternel vs lait de vache : pourquoi ce n’est pas équivalent
Le lait de vache est parfaitement adapté… au veau. Sa composition répond aux besoins d’un animal qui double son poids en deux mois, avec un objectif de croissance rapide du squelette et de la masse musculaire.
Quelques différences majeures :
- dans le lait de vache, environ 80% des protéines sont des caséines, contre environ 40% dans le lait maternel.
- les caséines bovines forment des caillots plus denses, plus difficiles à digérer pour un système digestif humain qui ne possède qu’un seul estomac
- la charge en protéines totales et en minéraux (sodium, calcium, phosphore) est beaucoup plus élevée dans le lait de vache, ce qui impose un travail important au foie et aux reins du bébé
- les besoins du nourrisson humain en acides gras essentiels et en galactose (pour le développement cérébral) sont plus élevés, ce que le lait maternel apporte de façon mieux ajustée.
Ces écarts expliquent pourquoi un bébé nourri directement au lait de vache brut ou mal adapté peut digérer difficilement, régurgiter davantage, présenter diarrhées ou inconfort digestif. Les laits infantiles industriels modifiés tentent de se rapprocher du lait maternel, mais ne reproduisent ni sa complexité vivante ni sa composante immunitaire.
Le tableau comparatif du blog ( tableau-comparatif-de-la-composition-du-lait-maternel ) illustre bien ces différences de profil en protéines, graisses et minéraux.
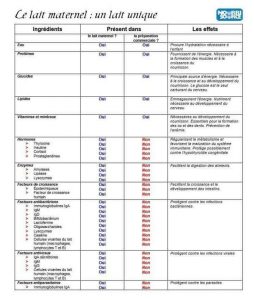
Sources : Nourri-Source ; une fédération composée d’organismes régionaux et de groupes soutenant l’allaitement maternel pour les familles de tout le Québec, où œuvrent des personnes-soutien bénévoles.
Les bénéfices de l’allaitement pour la maman
On parle beaucoup des bénéfices pour le bébé, mais l’allaitement agit aussi sur la santé maternelle :
- il favorise la rétraction de l’utérus après l’accouchement et aide à retrouver plus rapidement un ventre tonique
- il retarde souvent le retour des règles (parfois jusqu’à 6 mois ou plus en cas d’allaitement exclusif à la demande), car la prolactine freine l’ovulation
- il augmente la dépense énergétique quotidienne, ce qui aide à utiliser une partie des réserves de graisse accumulées pendant la grossesse
- il réduit le risque de dépression post‑partum dans de nombreuses études (dans un contexte de soutien adéquat)
- à long terme, il diminue le risque de certains cancers (sein, ovaire, endomètre) et d’accidents vasculaires cérébraux.
L’allaitement est aussi pour la mère une invitation à s’asseoir, à s’allonger, à se poser plusieurs fois par jour, ce qui peut devenir un temps privilégié pour se reconnecter à son corps et à son bébé.
Crevasses, douleurs : comment continuer à allaiter ?
La crevasse du mamelon est l’un des motifs les plus fréquents d’abandon précoce. Elle survient surtout :
- en cas de mauvaise prise du sein (bouche insuffisamment ouverte, position inconfortable) ;
- lorsque la peau du mamelon frotte beaucoup sur des coussinets ou des vêtements ;
- en cas de succion très vigoureuse sur un mamelon fragile.
Heureusement, plusieurs solutions existent :
- une évaluation de la position et de la prise du sein avec une sage‑femme, une consultante en lactation ou une animatrice de groupe d’allaitement ;
- des soins du mamelon adaptés, pour favoriser la cicatrisation ;
- l’utilisation transitoire de bouts de seins ou de coussinets d’allaitement, en respectant les recommandations de votre équipe soignante.
Un allaitement réussi repose sur le désir de la mère, la confiance en ses capacités, mais aussi un accompagnement bienveillant.
Hyperlactation : quand il y a « trop » de lait
Un défi pour le duo mère‑bébé
L’hyperlactation correspond à une production de lait supérieure aux besoins du bébé, parfois très nettement. On l’évalue par un ensemble de signes, plutôt qu’un seul critère :
- bébé qui prend du poids très vite au début (parfois plus de 1 kg le premier mois) ou au contraire avec une prise de poids irrégulière parce qu’il gère mal le flux ;
- tétées agitées, bébé qui s’étrangle au sein, lâche et reprend souvent ;
- selles verdâtres, mousseuses, gaz, inconfort après la tétée ;
- seins très tendus, fuites importantes, engorgements fréquents, canaux bouchés ou mastites chez la mère.
Il est essentiel de ne pas confondre ces signes avec un manque de lait. Dans l’hyperlactation, le problème vient au contraire d’un excès de production.
Causes possibles
On décrit plusieurs grands profils :
- hyperlactation auto‑induite : la mère craint un manque de lait et multiplie les stimulations (tire‑lait, tétées très rapprochées, prises de galactogènes) ;
- hyperlactation iatrogène : conseils inadaptés (tirer systématiquement son lait en plus des tétées, prise médicamenteuse galactogène alors que ce n’est pas nécessaire) ;
- hyperlactation idiopathique : surproduction sans cause évidente, liée au fonctionnement propre de la lactation chez cette mère.
Dans tous les cas, un accompagnement personnalisé est indispensable. Les recommandations génériques ne suffisent pas. Une consultante en lactation IBCLC peut évaluer finement la situation et proposer un protocole adapté.
Quelles pistes pour réguler ?
Quelques principes généralement admis (à ajuster avec un professionnel) :
- éviter d’utiliser le tire‑lait de façon systématique pour « vider les seins », car cela stimule encore plus la production
- éventuellement utiliser un simple tire‑lait ou récupérateur en silicone pendant la tétée, juste pour recueillir l’excès de lait sans créer de forte stimulation
- proposer le même sein sur une plage de 3 heures ou plus (allaitement par blocs). Et cela pour que le sein s’engorge légèrement et que le message de frein de production soit envoyé
- adapter les positions d’allaitement (bébé plus vertical, position allongée) pour mieux gérer un flux puissant
- surveiller l’apparition d’engorgements et de signes de mastite, et consulter sans tarder si la situation ne s’améliore pas.
La recherche sur la lactation humaine progresse, mais reste encore en partie extrapolée de données animales. Des études supplémentaires sont nécessaires, notamment sur l’hyperlactation idiopathique ou des situations extrêmes (gigantomastie). En pratique, chaque cas mérite une approche individualisée.
L’allaitement maternel n’est jamais un « tout ou rien » ni une injonction. Il reste, lorsqu’il est possible et choisi, une ressource précieuse pour la santé du bébé et de la mère.





